医療事例
当院で行った診療の事例
当院は年間胃カメラ400例、大腸カメラ450例、肛門疾患外来1700例、肛門手術100例施行いたしております。
なお、当サイト内全ての医療症例に関して無断転載を禁止いたします。
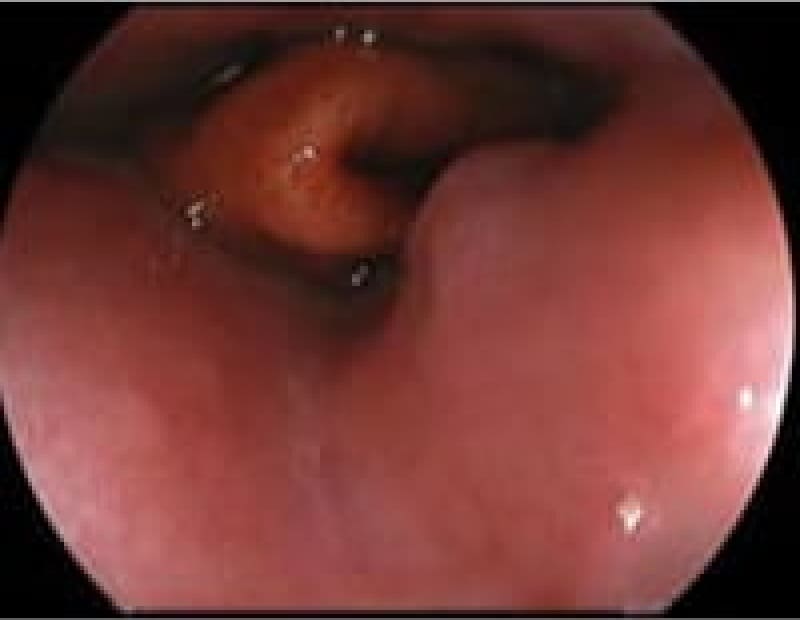
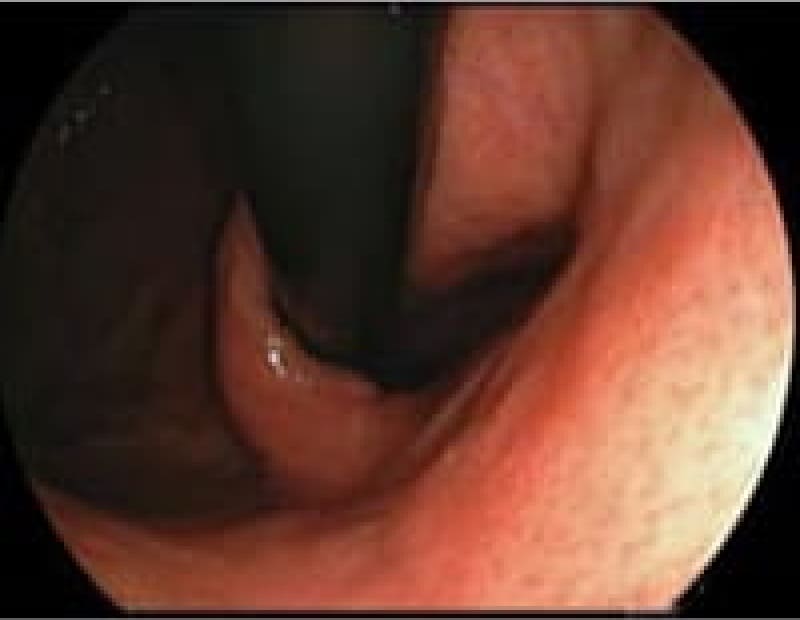
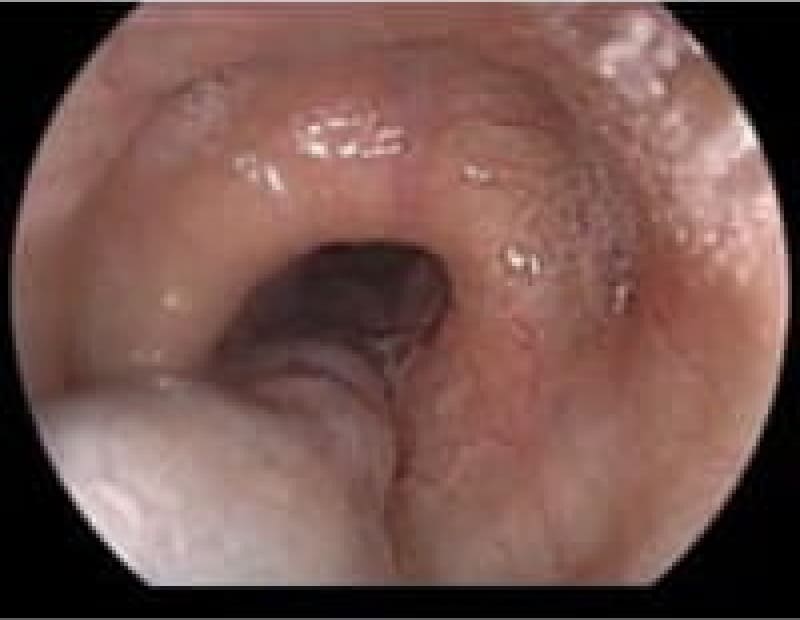
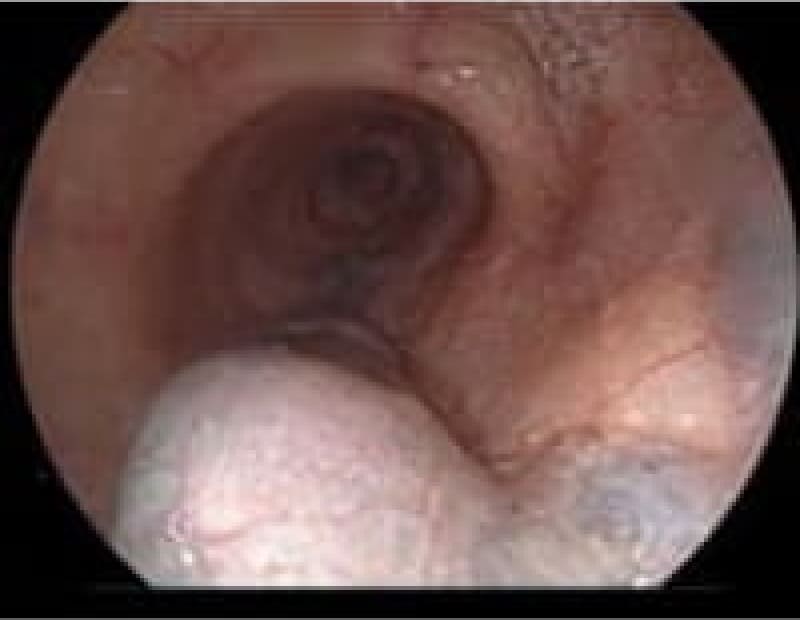
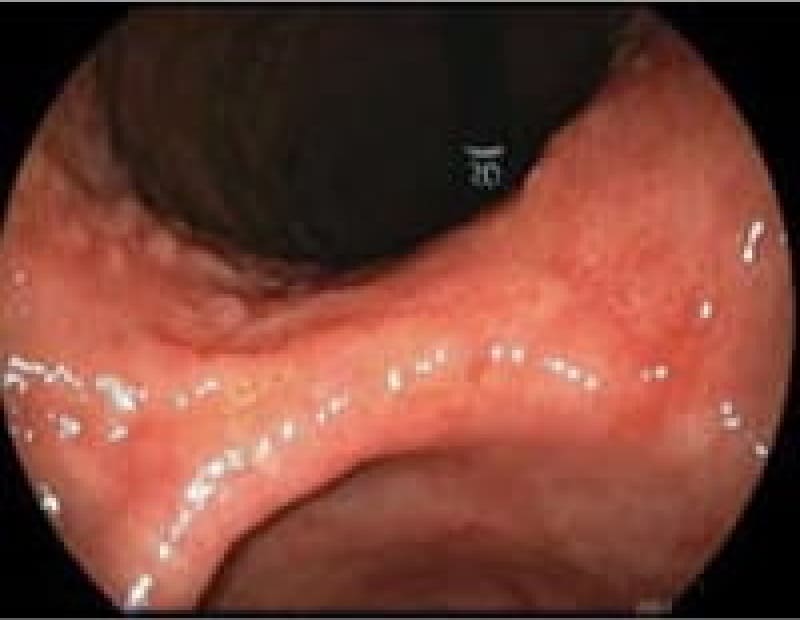
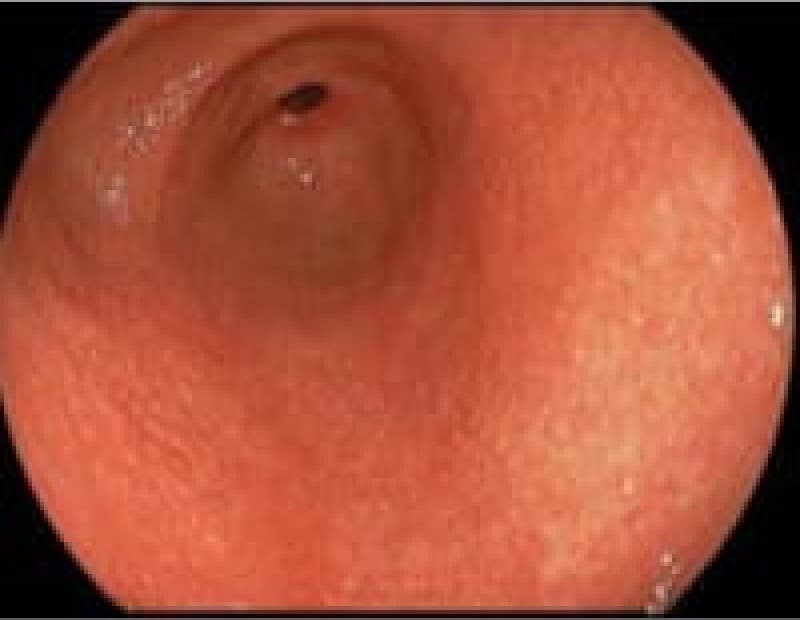
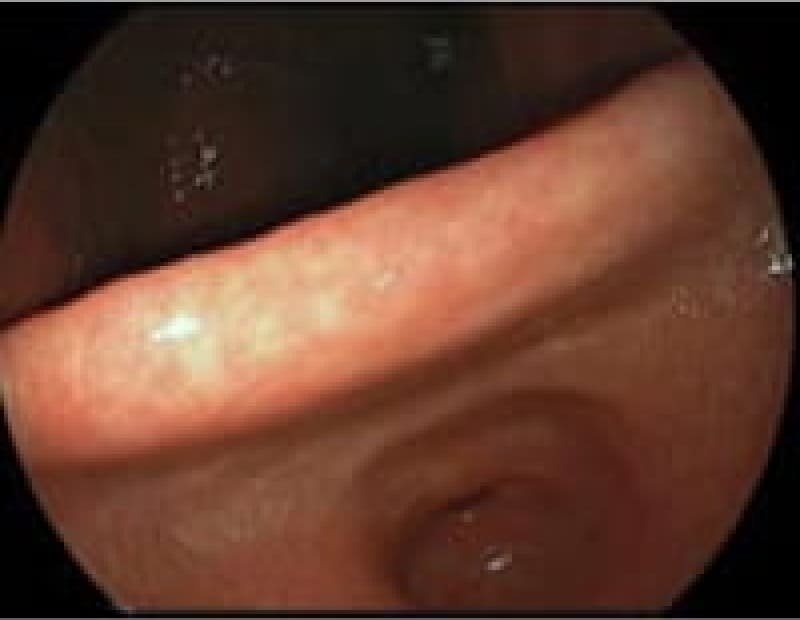
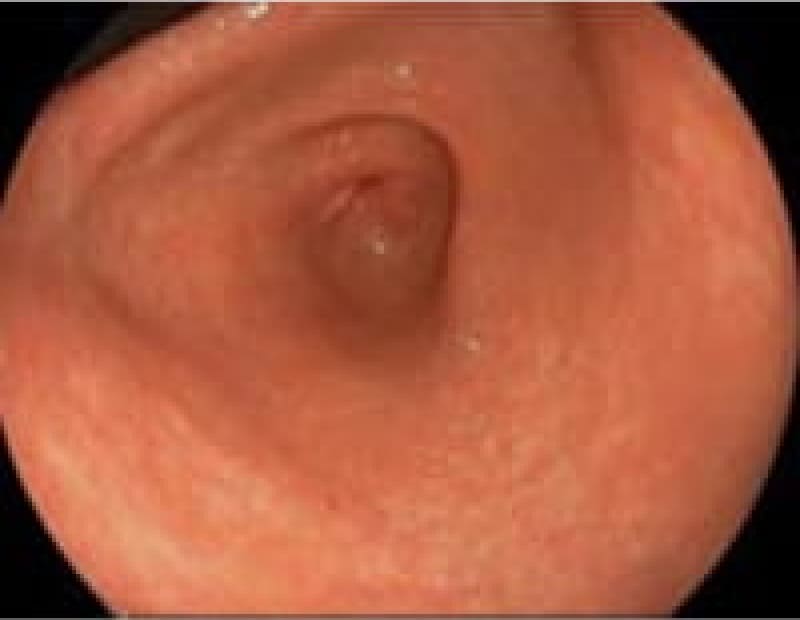
当院上部内視鏡検査(胃カメラ)症例
日本人のライフスタイルの変化・若年者のピロリ菌の感染減少で胃腸疾患も変化しております。内視鏡検査で初めてわかる疾患も増えております。
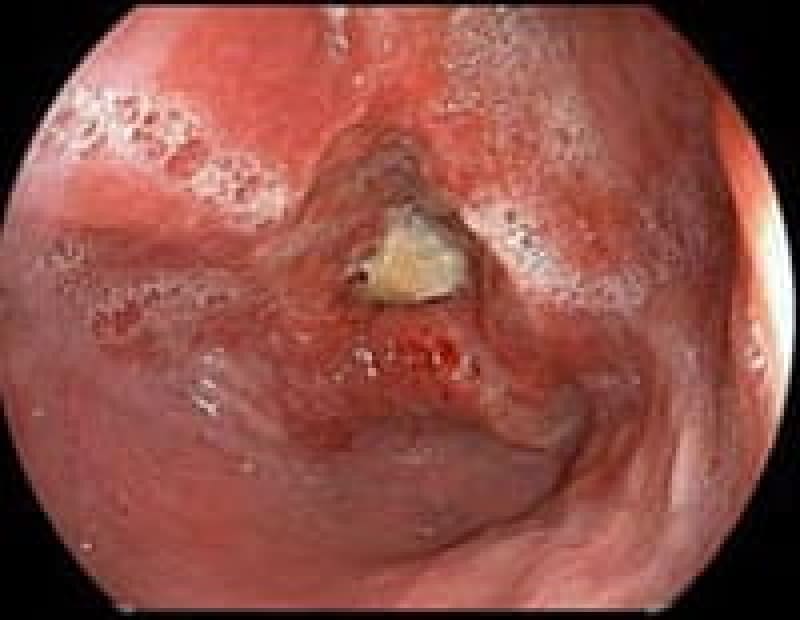
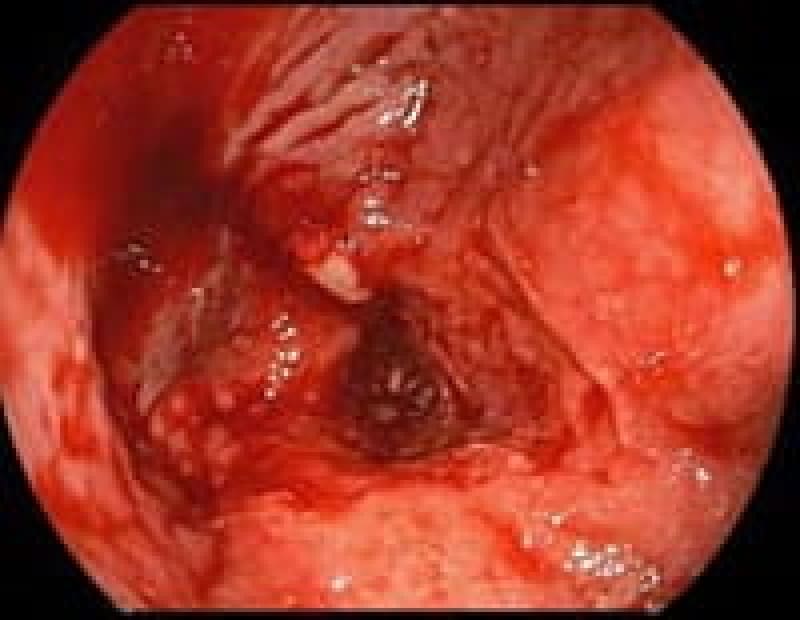
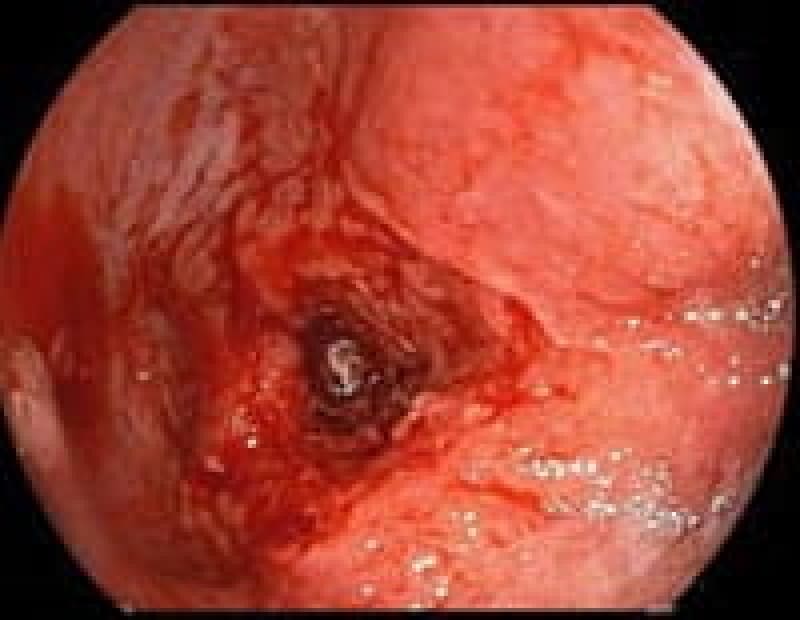
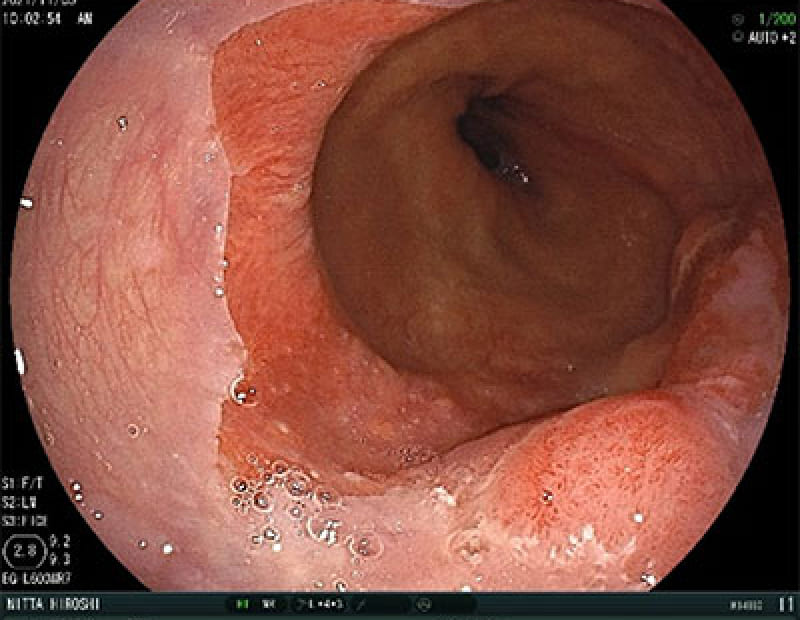
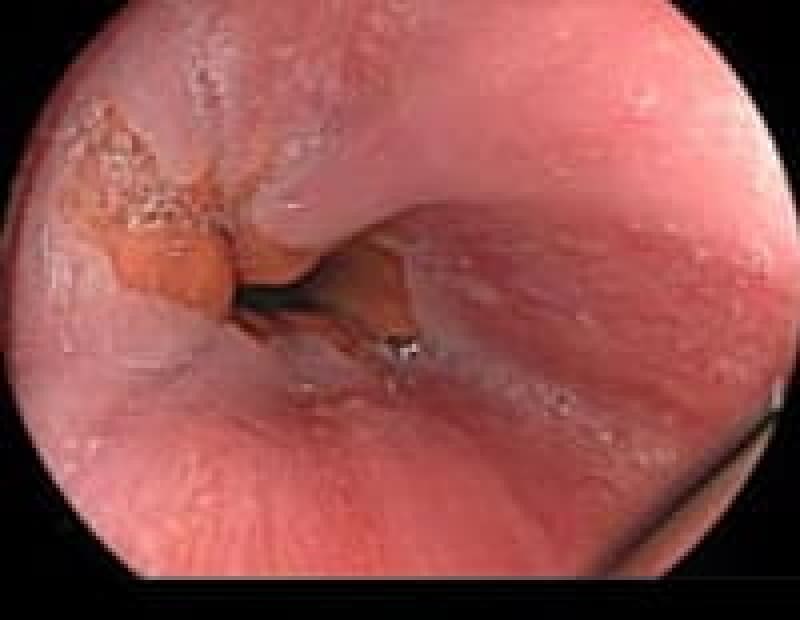
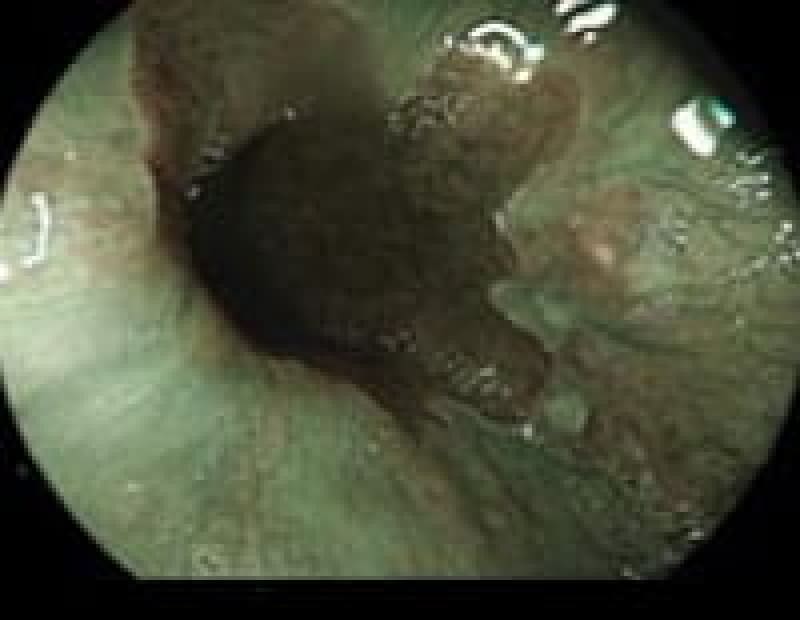
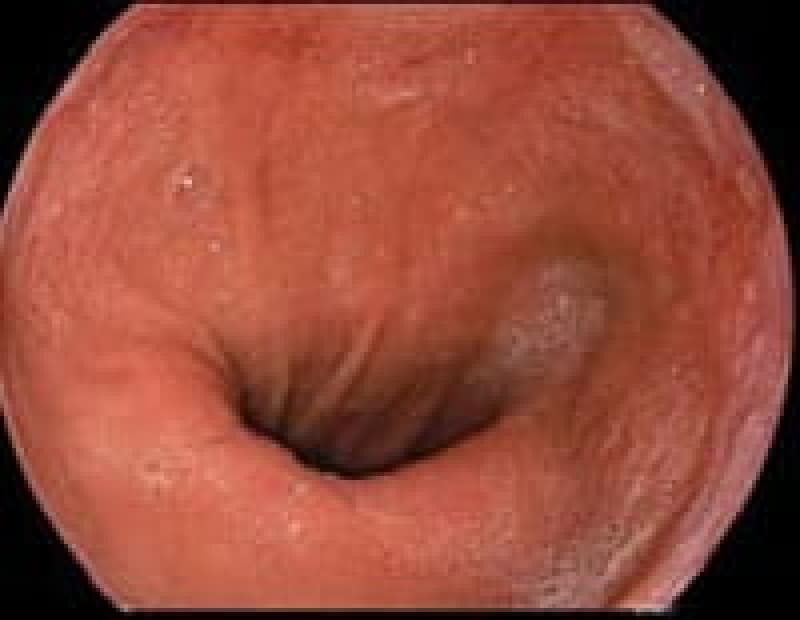
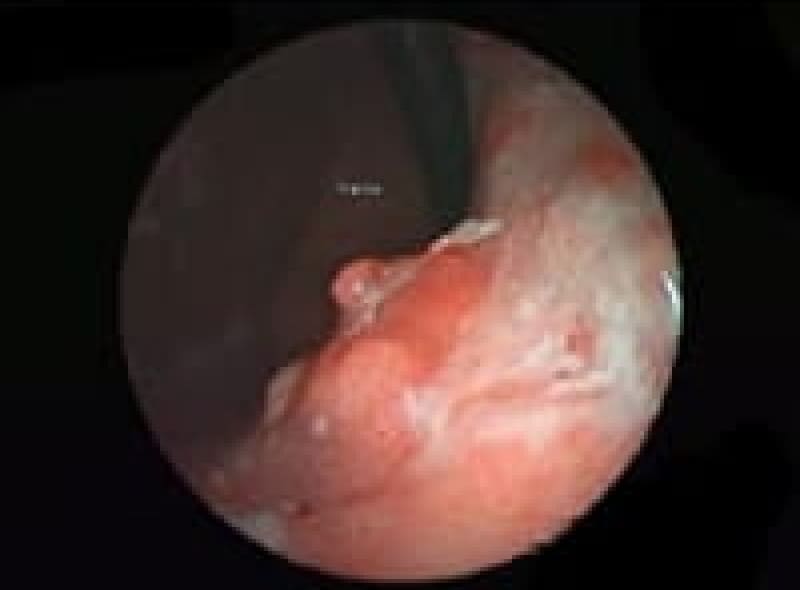
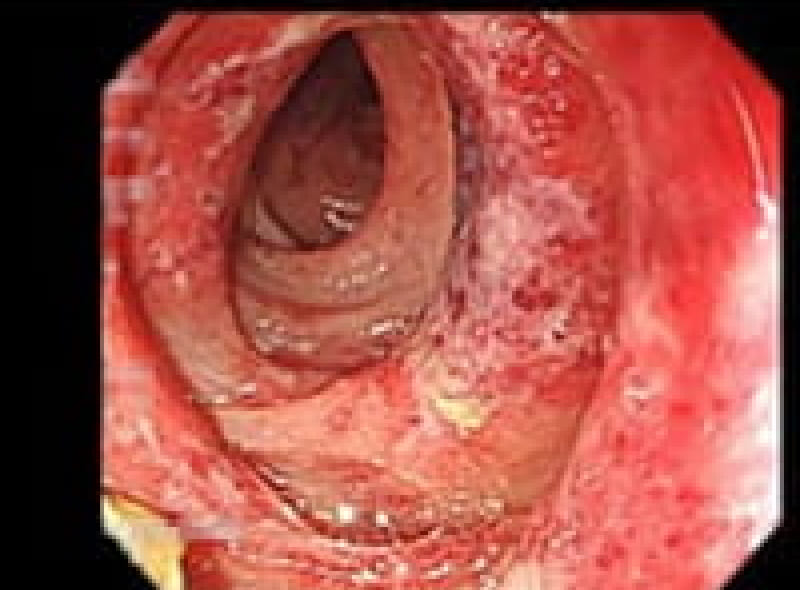
食道癌
多飲酒、喫煙、50歳以上の男性は食道癌のハイリスク群です。食道癌の90%が放射線治療に感受性のある扁平上皮癌です。飲酒後に顔面紅潮する人は、アルコールの第1代謝産物であるアセトアルデヒドが蓄積しているので食道癌の危険因子となり飲酒注意。食道がんの初期症状は逆流性食道炎と似ておりむやみに薬で様子見るのではなく内視鏡検査が必要です。
バレット食道癌
胃粘膜と同様に円柱上皮細胞に変化したバレット食道部に癌が出来たものです。食道癌ですが食道の扁平上皮にできた食道癌は放射線感受性が強く、第一に放射線治療の適応になります。バレット食道癌は胃癌と同様に放射線感受性が悪く、手術・化学療法になります。
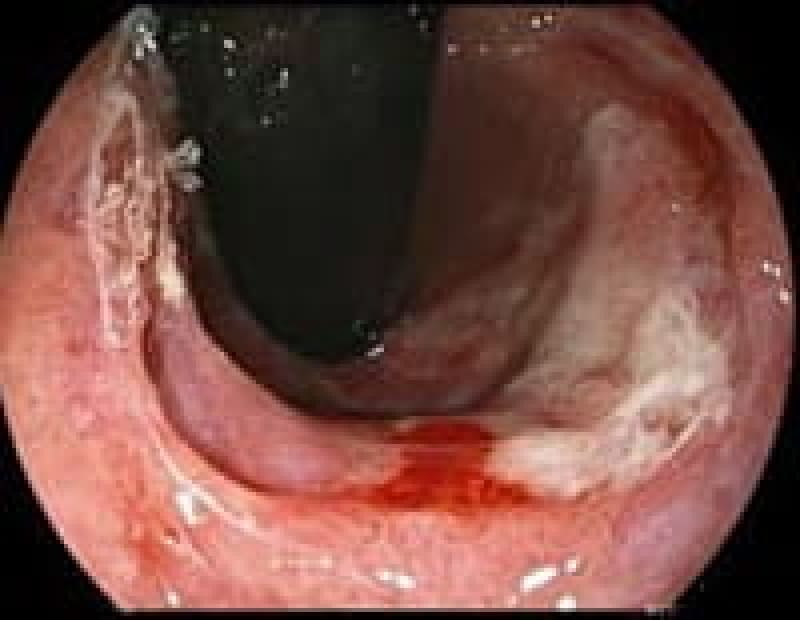
逆流性食道炎
胃食道逆流症(GERD)
胃の酸性内容物が食道に逆流することにより発症します。内視鏡所見の無いNERD(※①)と下部食道にびらん、潰瘍を呈しロサンゼルス分類(※②)されるGERDに区別されます。
厄介なのは内視鏡所見の無いNERDが治りやすいとは限らない事です。
日本人の脂肪食の増加と、若年者のピロリ菌感染者の減少で逆流性食道炎の増加が原因であると考えられます。 NERD(※①)・・非びらん性胃食道逆流症。文字通りびらんや潰瘍が見当たらない状態です。
ロサンゼルス分類(※②)・・粘膜傷害の程度でGrade分類されます。
-
(Grade N)内視鏡的に変化の見られないもの
いわゆるNERD -
(Grade M)
白濁や発赤などの色調変化のあるもの -
(Grade A)粘膜損傷5mmを超えないもの
-
(Grade B)粘膜損傷5mmを超えるもの
-
(Grade C)
粘膜損傷がひだに連続しているが全周性でないもの -
(Grade D)
全周性の粘膜損傷
バレット食道
食道の粘膜は扁平上皮ですが、下部食道が逆流性食道炎などで胃酸や胆汁の刺激により円柱上皮に変化する状態のことをいいます。腸上皮化生(※③)を伴って発癌リスクが高くなります。
欧米では食道癌の半数がバレット食道腺癌です。
腸上皮化生(※③)・・正常な粘膜が腸粘膜のように薄く脆弱になることです。
食道異所性胃粘膜
食道の扁平上皮の一部に胃の粘膜に置き換わった状態、食道癌と鑑別しなければいけません。
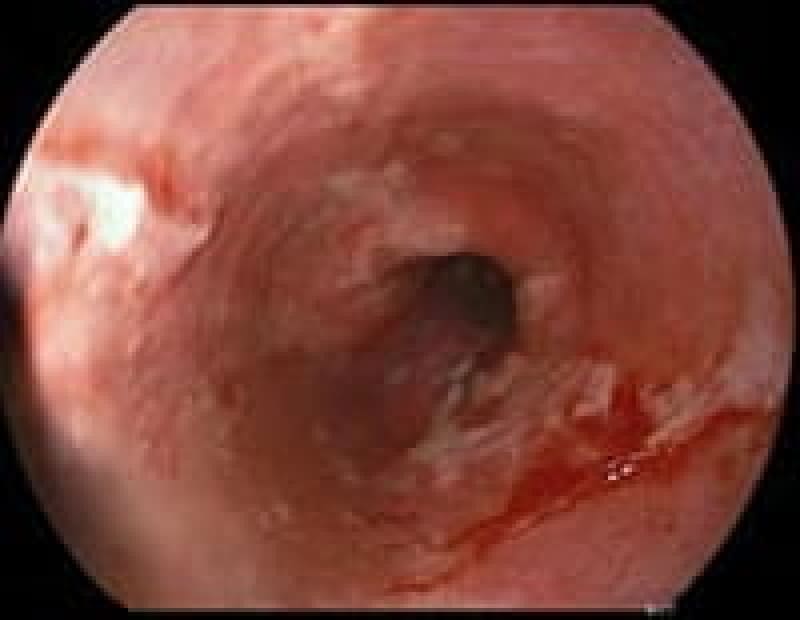
食道アカラシア
食道から胃に入るところが弛緩障害を来たして通過障害を起こした状態で、アウエルバッハ神経叢という神経節細胞が変性して起きると考えられております。
食道癌の通過障害と違うのは固形物だけでなく流動物も通過しない事です。嚥下障害で食道内は食物のかすが貯まり異常に拡張します。
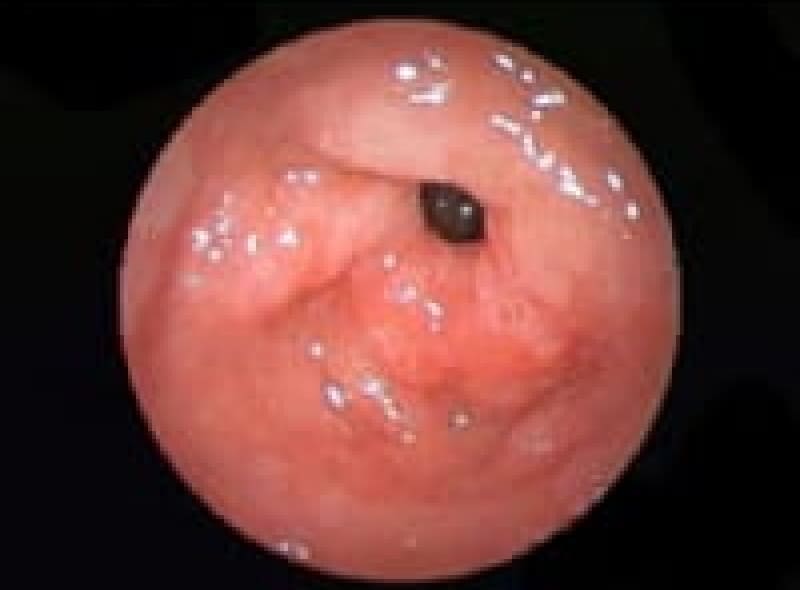
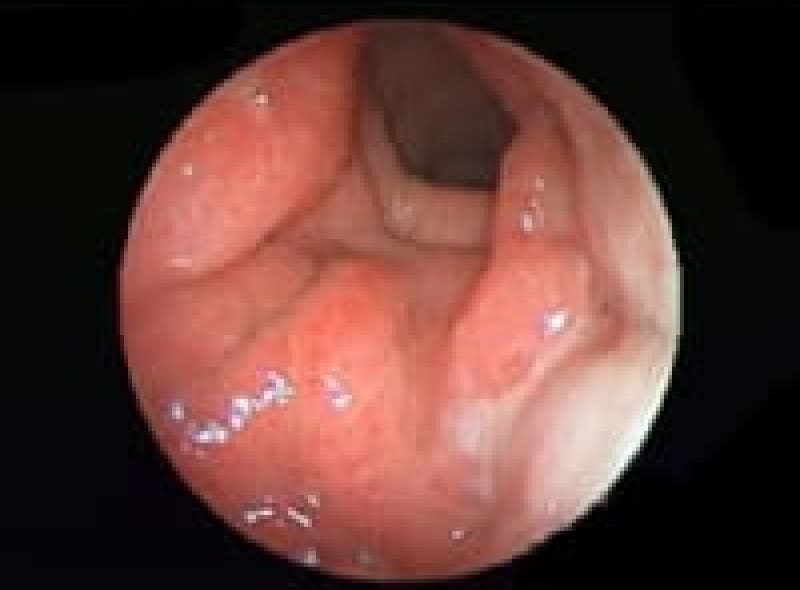
食道憩室症
食道壁に小さなポケットが出来た状態です。咽頭食道移行部に出来た憩室をツェンカー憩室、気管分岐部に出来た憩室をロキタンスキー憩室、さらに横隔膜直上に出来る憩室もあります。
ツェンカー憩室で嚥下障害で来院されることもあり食物が貯留して口臭の原因にもなります。
当院では胃内視鏡検査時に無症状のロキタンスキー憩室を時々観察する事があります。
-
ロキタンスキー憩室
-
横隔膜直下の食道憩室
食道裂孔ヘルニア
横隔膜にある食道裂孔という穴から腹腔内にある胃の一部が胸縦隔へ脱出する状態です。滑脱型、傍食道型などありますが逆流性食道炎の成因として重要です。
胃の粘膜が下部食道内にスライドする状態、逆流性食道炎の原因になります。
食道静脈瘤
肝硬変患者は肝臓への血流が減少して、腸から肝臓へ流れる門脈血の圧が上昇し胃上部から食道粘膜下の静脈バイパス血流を増加させて心臓に流れます。
マロリー・ワイズ症候群
飲酒などの後に繰り返す嘔吐で胃の入り口の噴門近くが裂けて出血を来たした状態です。
嘔吐に伴い吐血もあります。 血便となって貧血をきたすこともあります。
胃の粘膜が下部食道内にスライドする状態、逆流性食道炎の原因になります。
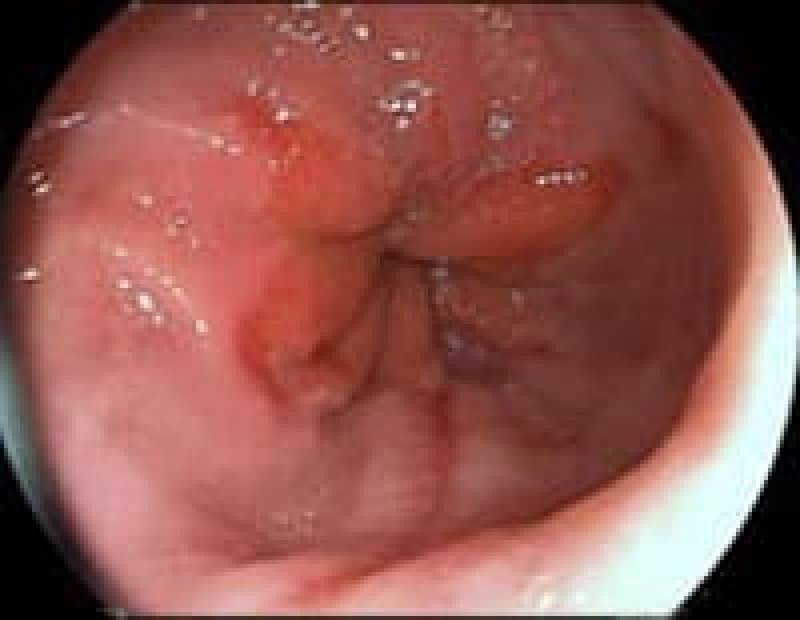
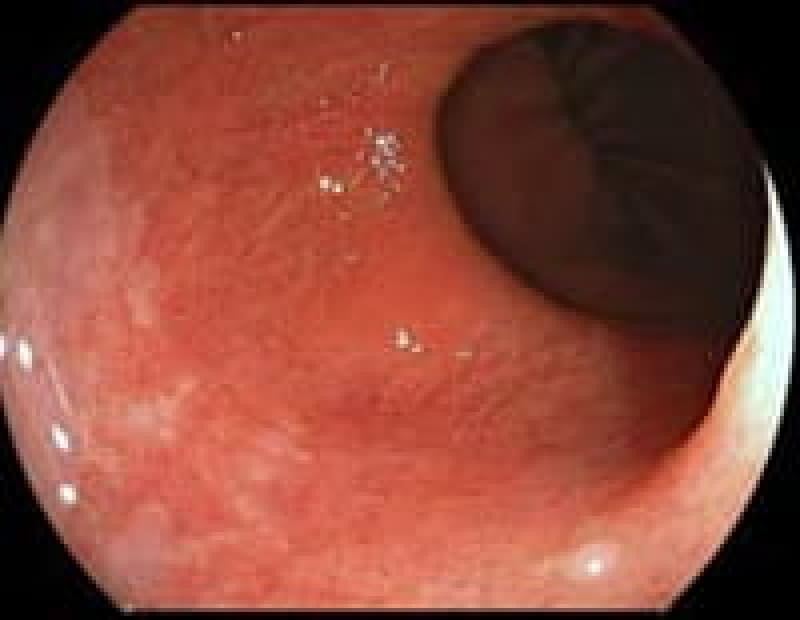
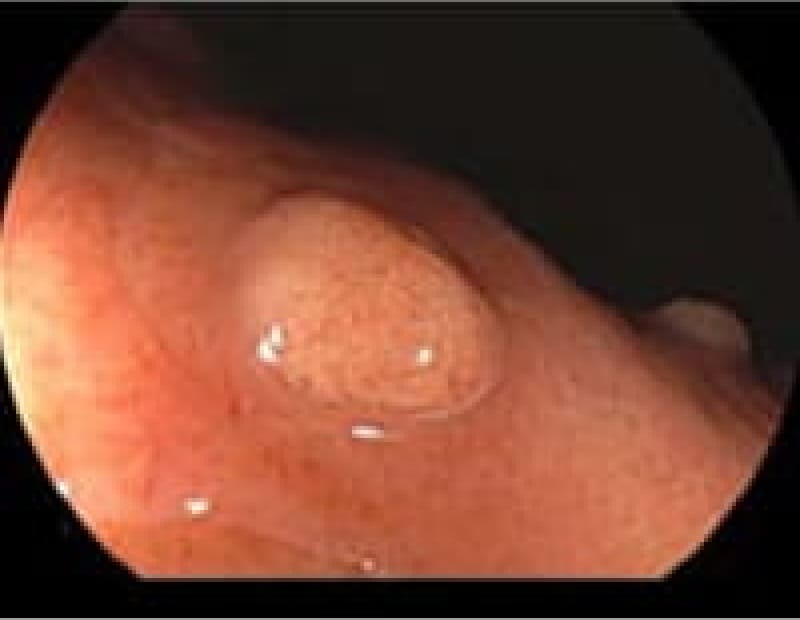
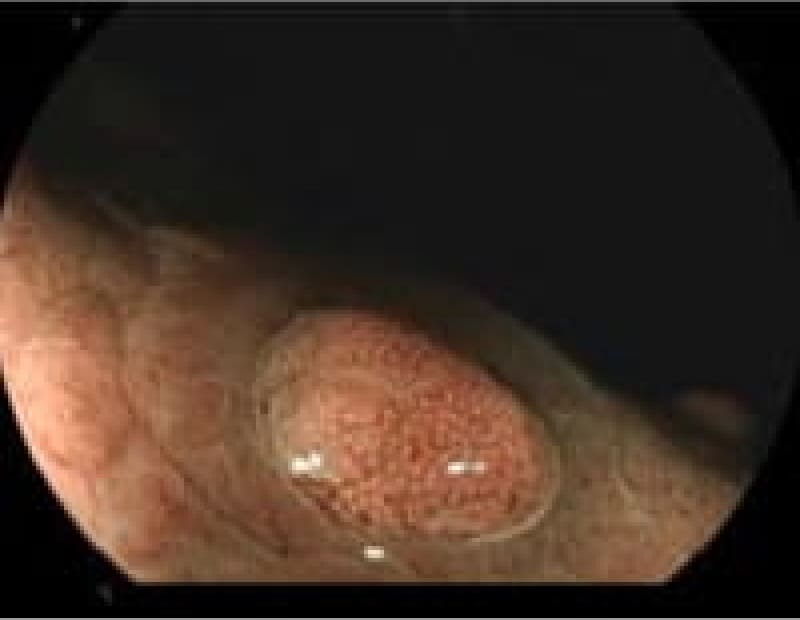
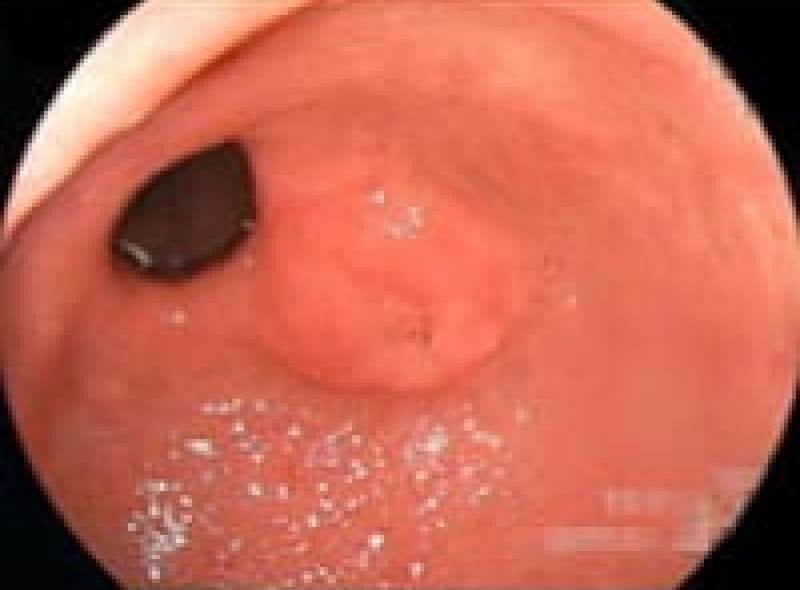
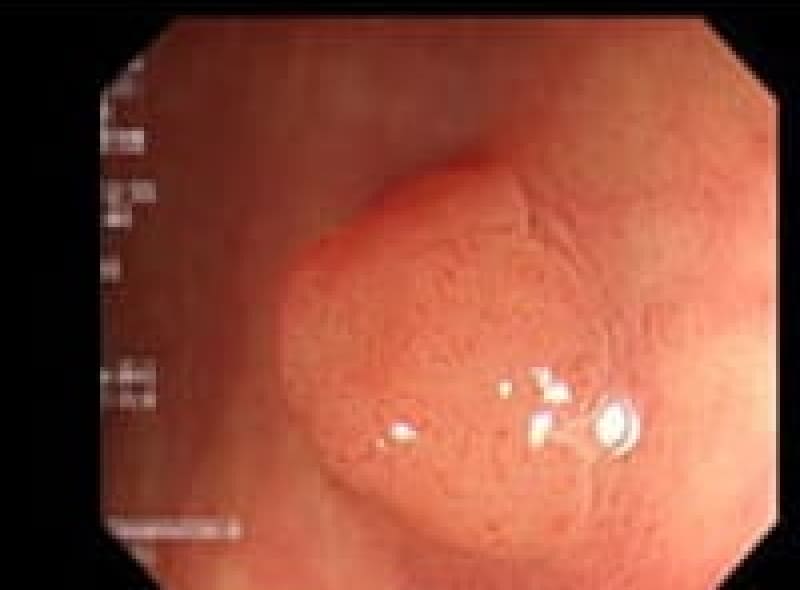
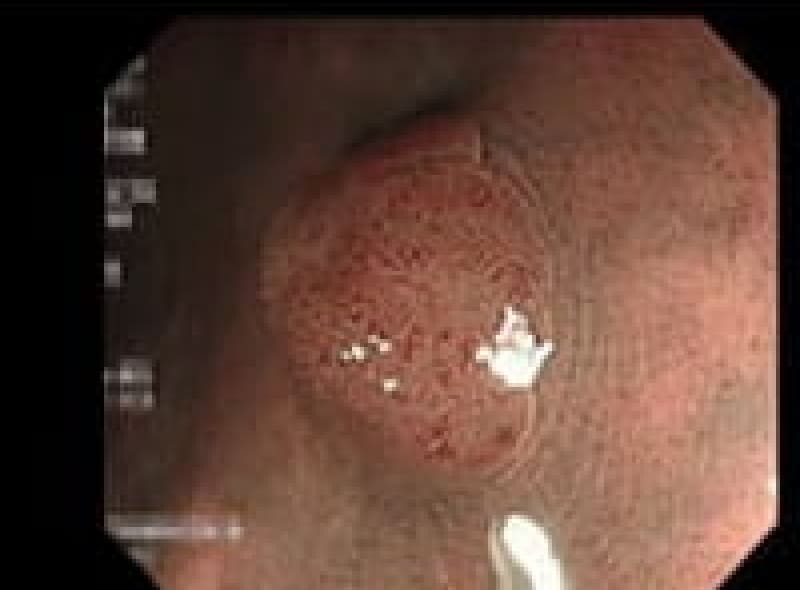
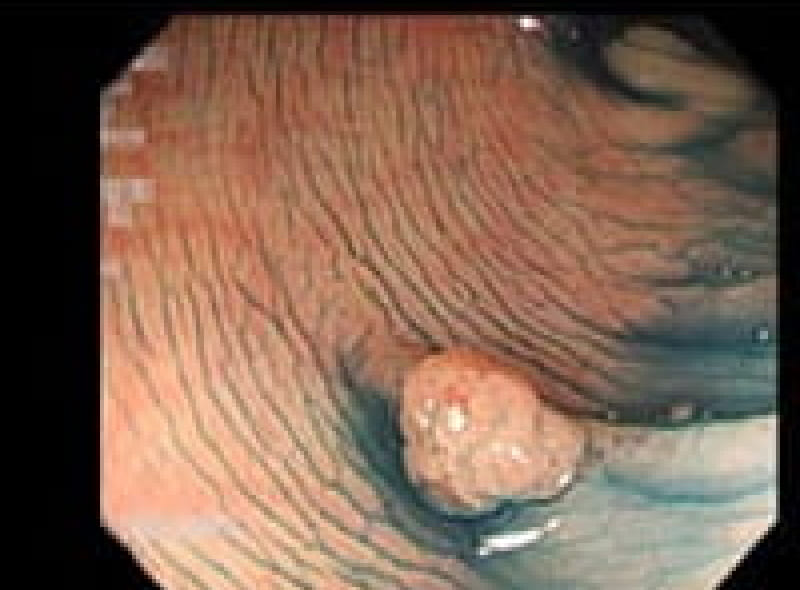
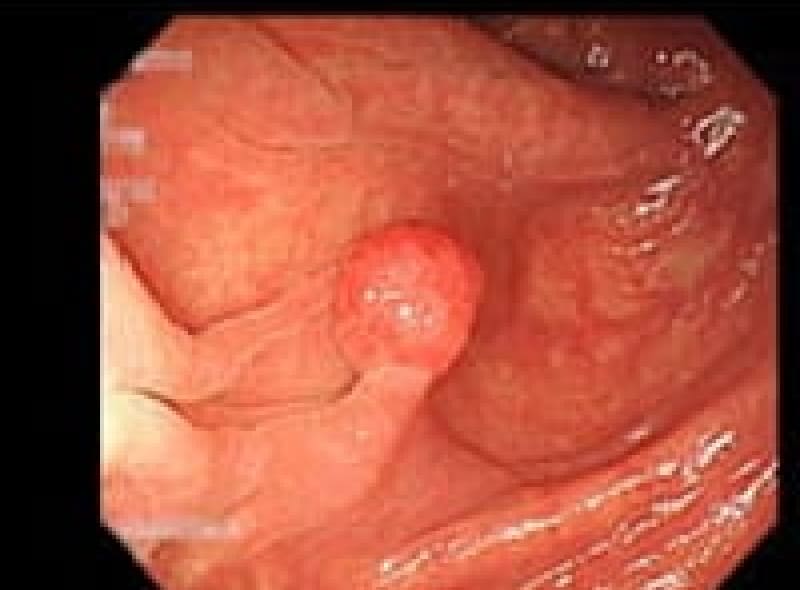
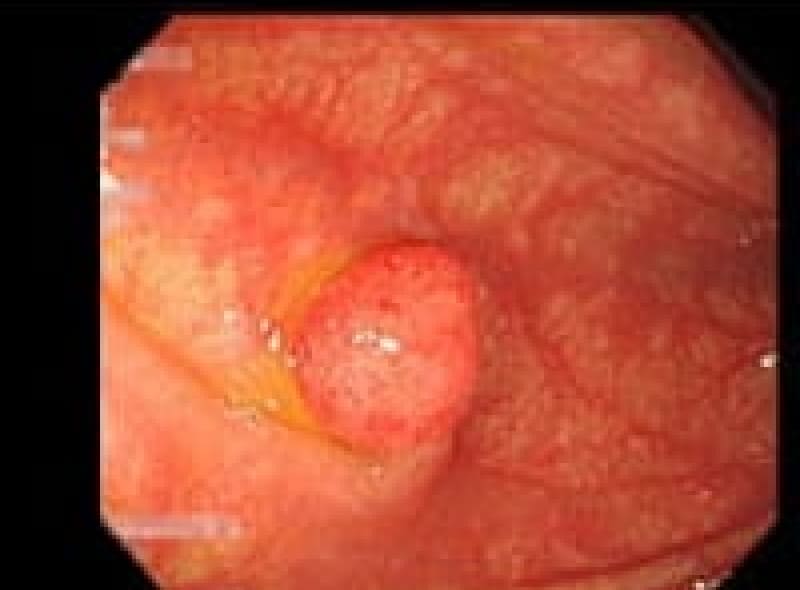
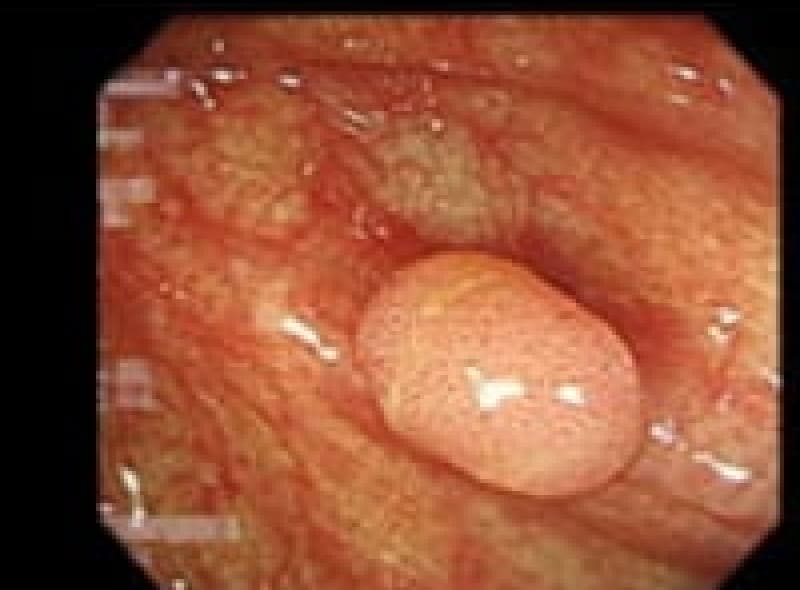
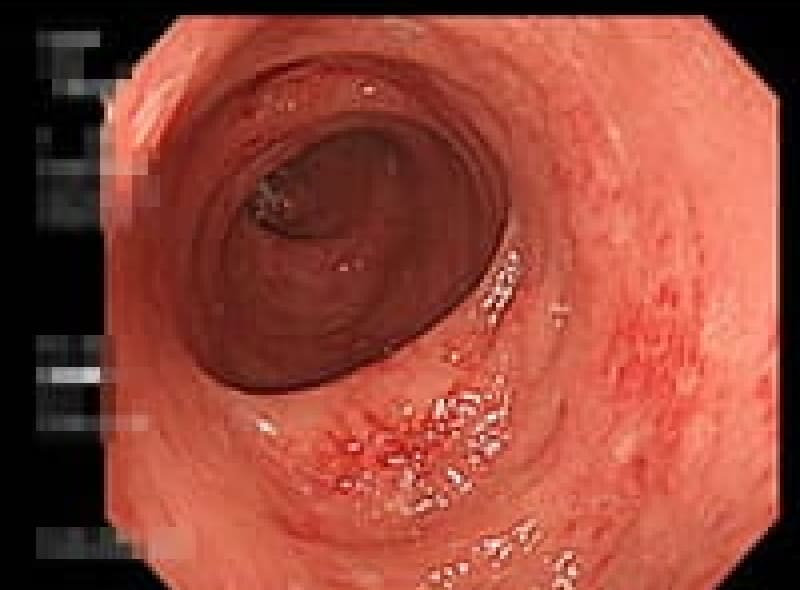
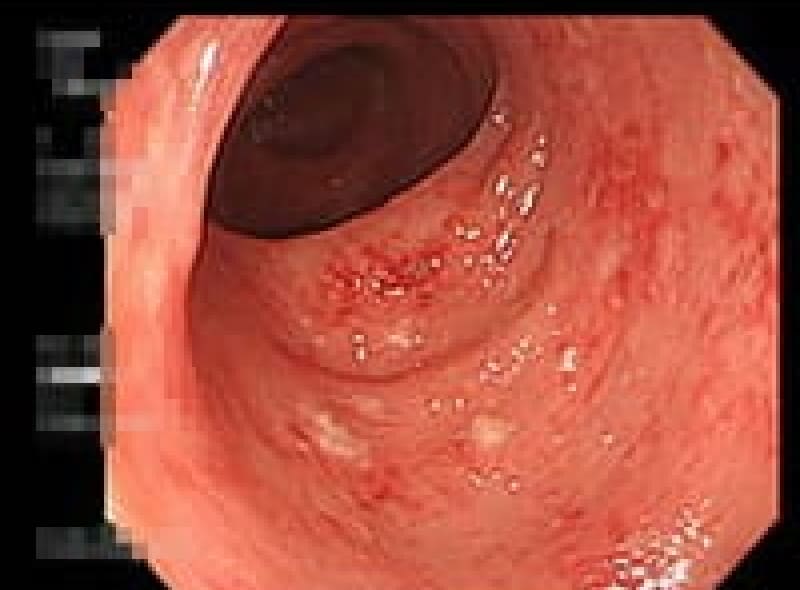
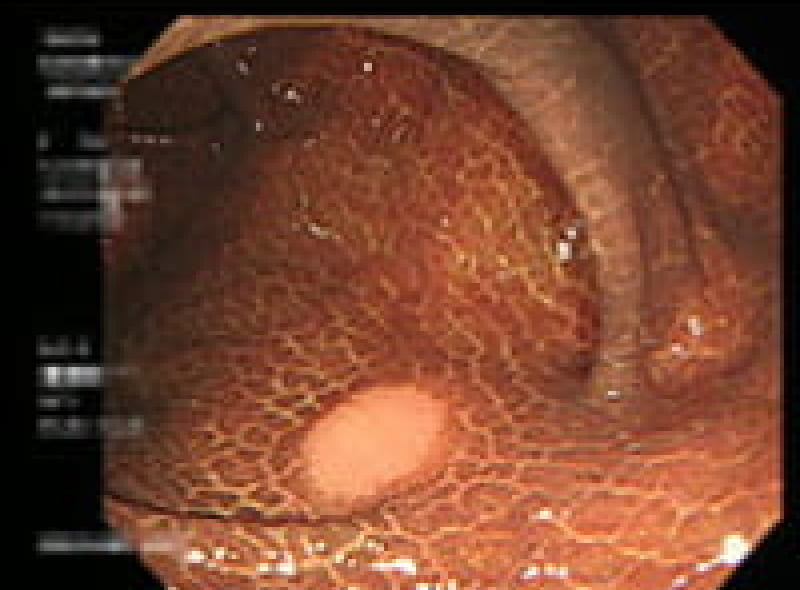
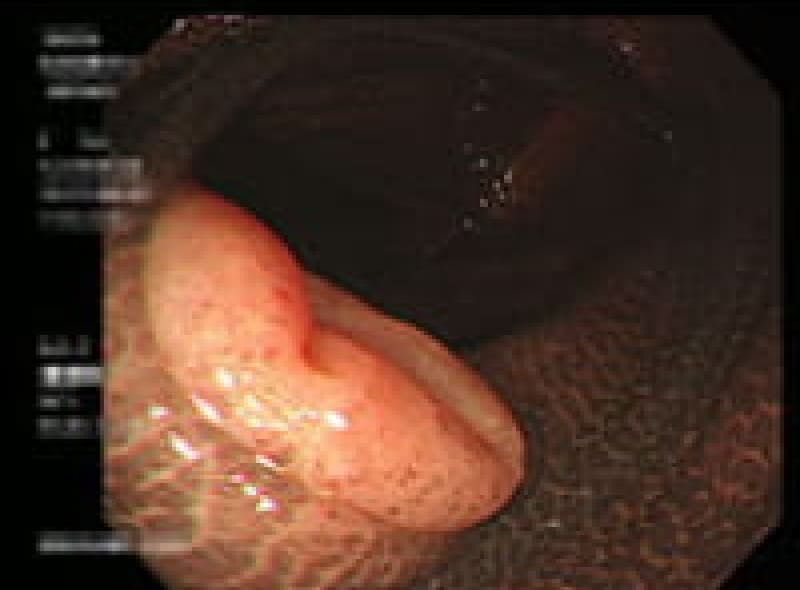
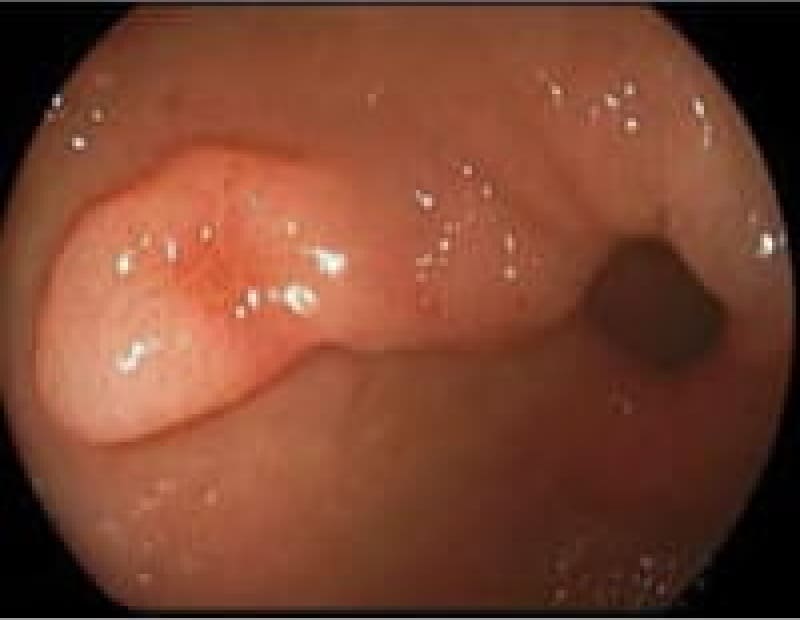
胃ポリープ
胃ポリープは、胃内壁に発生する隆起性病変です。多くの場合、体に害を及ぼすことがありません。しかし、胃底腺ポリープや過形成性ポリープなどは定期的な検査が必要となります。また、ポリープが大きくなると出血や癌化のリスクも高まるため、早期発見・早期治療が重要です。検査によって早めにポリープが見つけられれば、内視鏡的切除術により、低侵襲で確実な治療が可能となっています。
-
胃底腺ポリープ
-
胃過形成性ポリープ
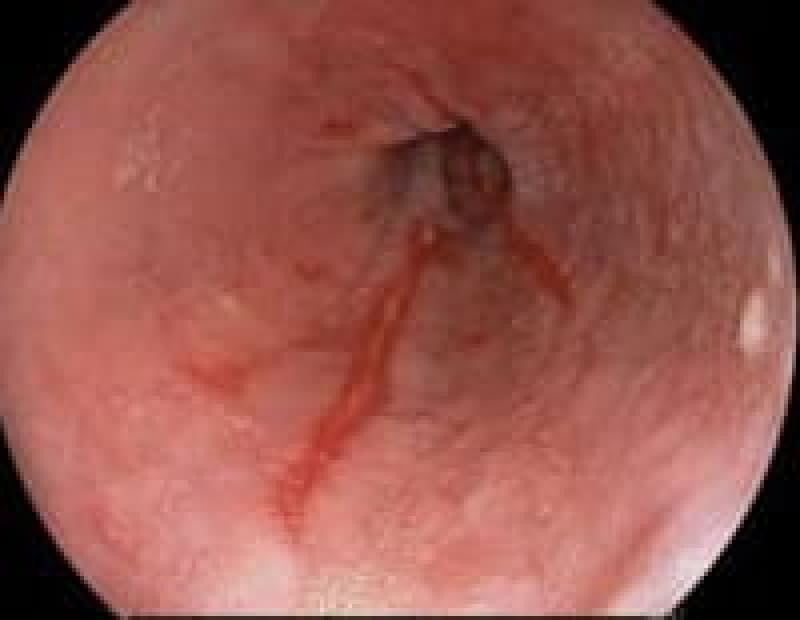
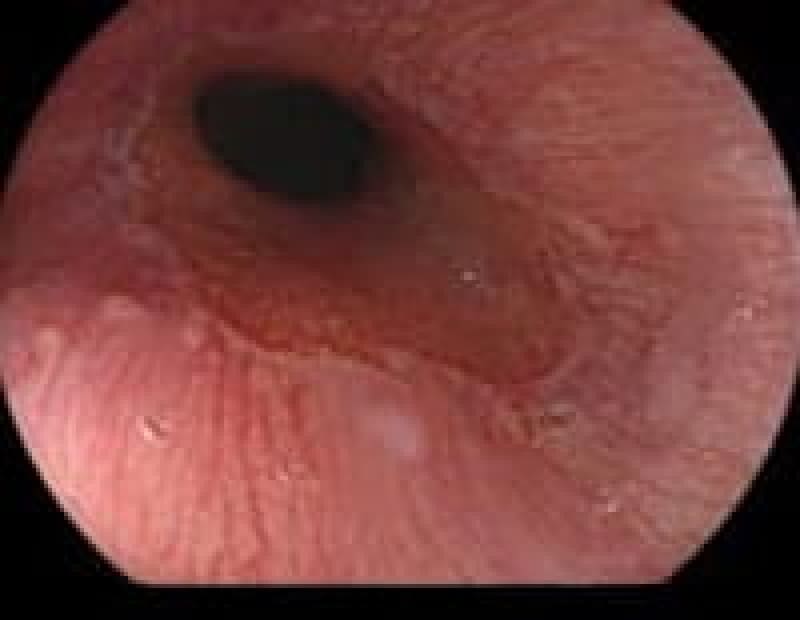
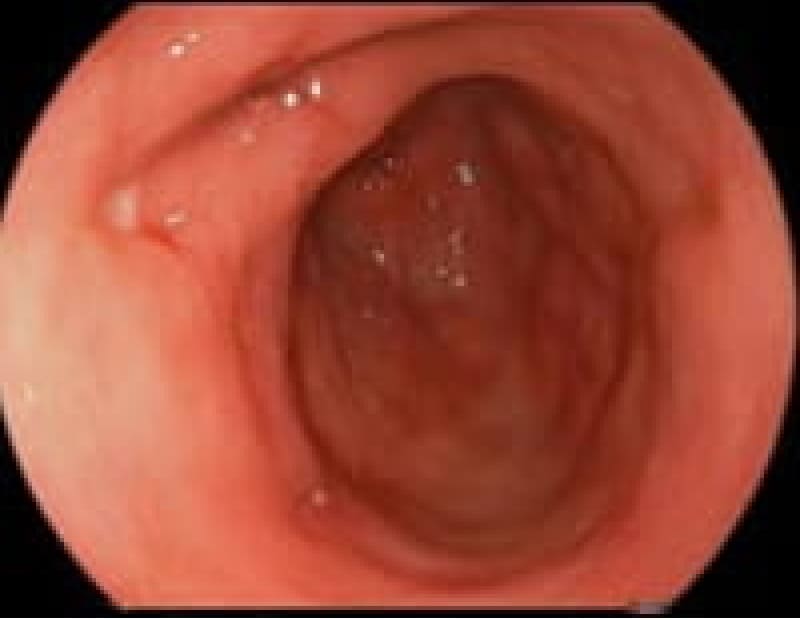
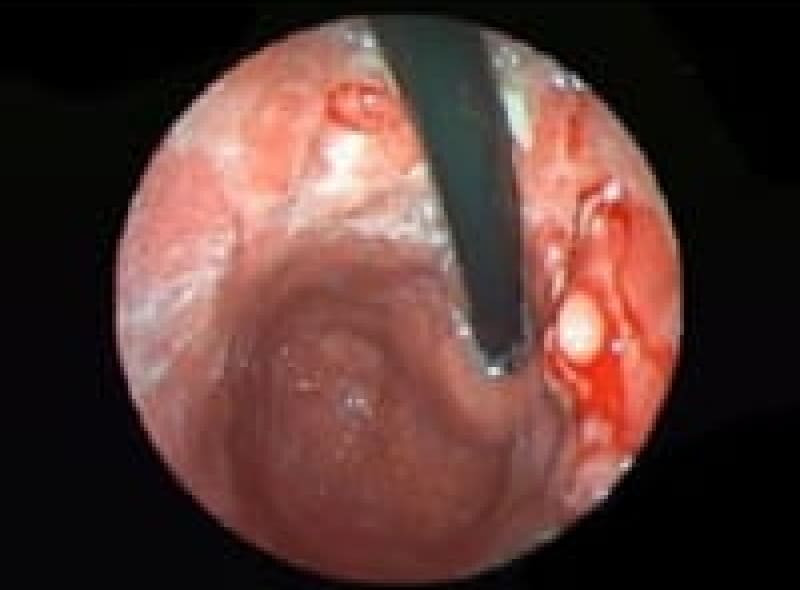
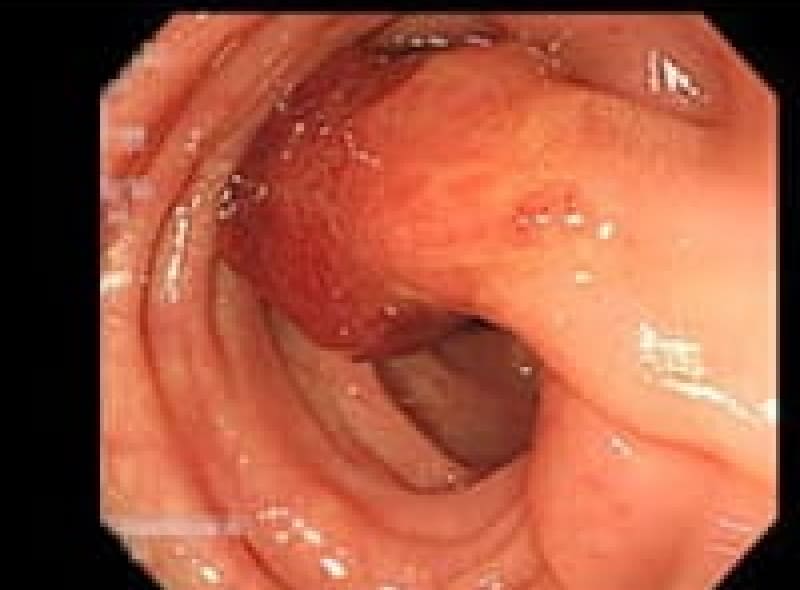
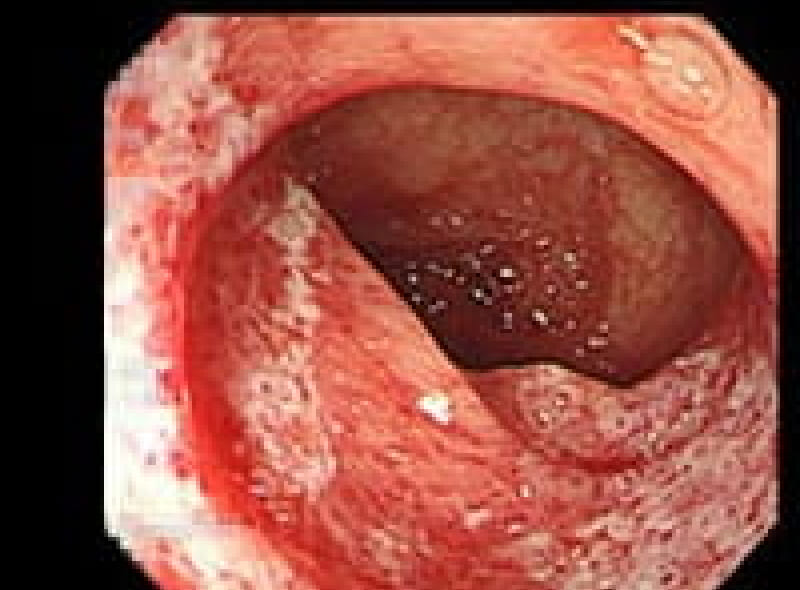
胃潰瘍
「最近、胃が痛くて食欲がない」そんな症状が続くなら、胃潰瘍の可能性があります。胃潰瘍は、胃酸の過剰分泌やピロリ菌感染により、胃粘膜が傷ついて発生します。治療に関しては、抗潰瘍薬の内服や、ピロリ菌の除菌療法が基本です。また、規則正しい食事や禁煙など生活習慣の改善も欠かせません。潰瘍が深くなると出血や穿孔のリスクもあるため、早めの受診が大切です。
ちょっとコーヒーブレイク
1979年にH.P菌を発見したオーストラリアの病理学者のウォレン博士は1983年に研修医だったマーシャル先生とH.P菌が胃炎・胃十二指腸潰瘍と関連があると仮説を立て研究していましたが中々証明出来なかった時、マーシャルは胃潰瘍患者から取り出したH.P菌をシャーレで培養し自ら飲み10日後に胃潰瘍になりH.P菌が胃潰瘍の原因であることを立証しました。
この功績でウォーレンとマーシャルは2005年ノーベル生理学・医学賞を受賞しました。
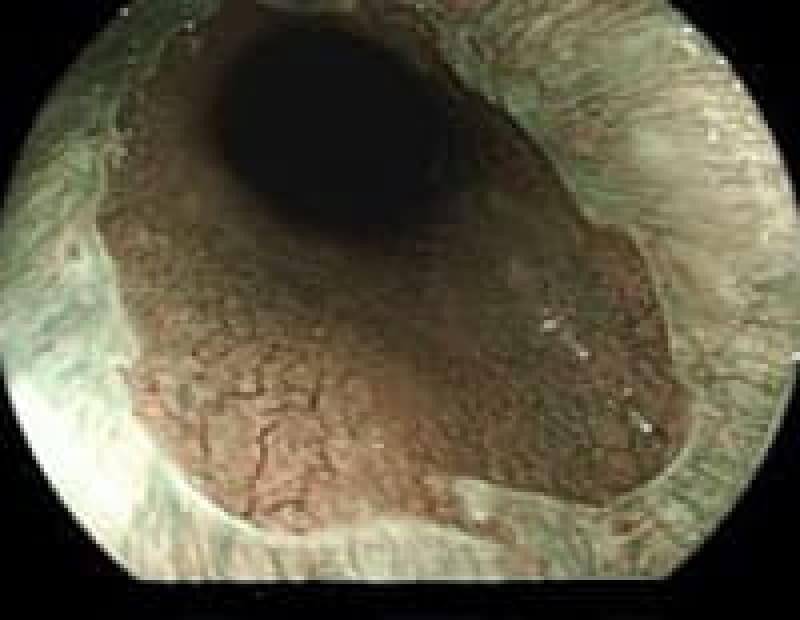
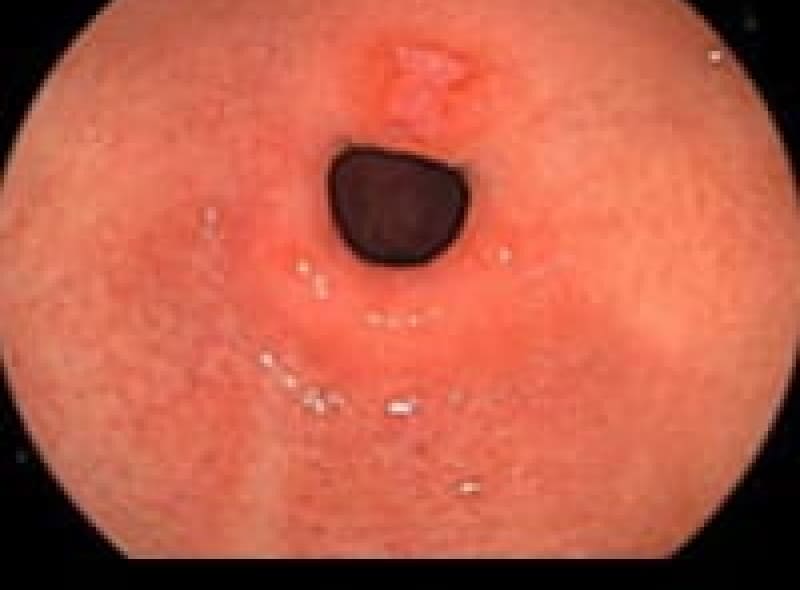
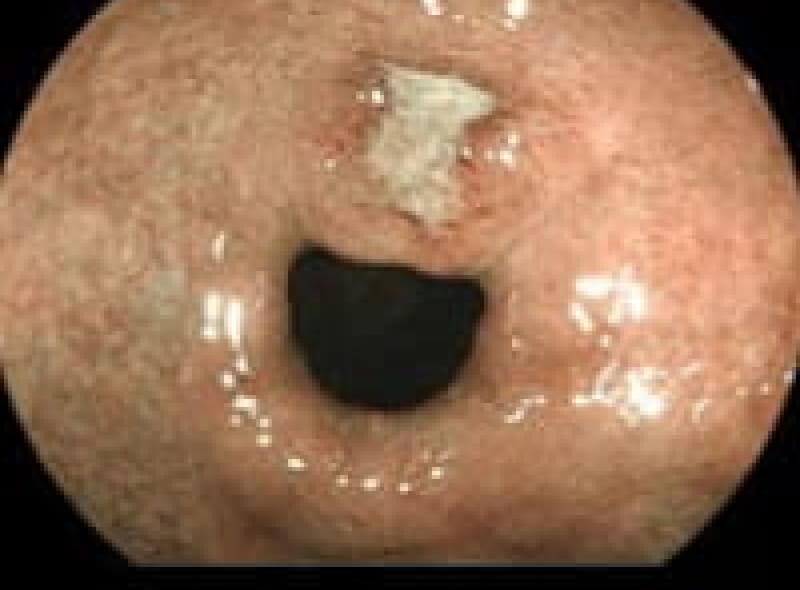
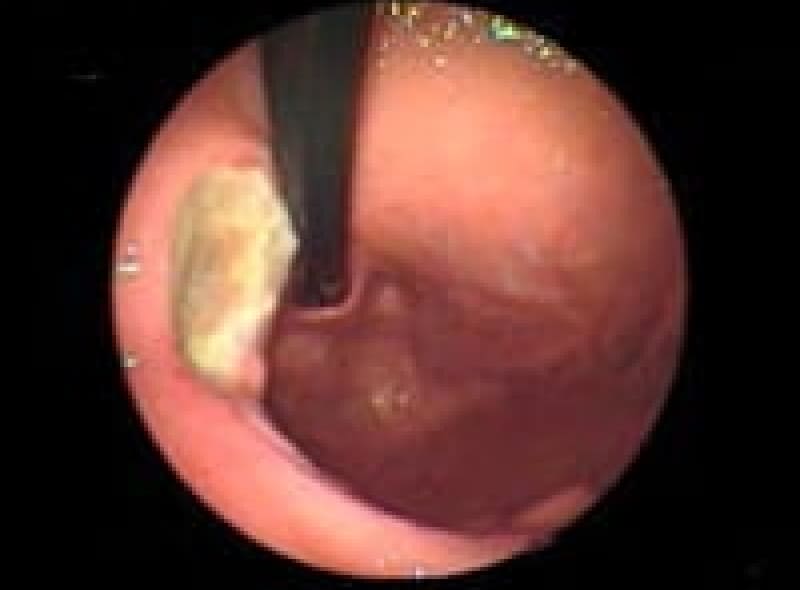
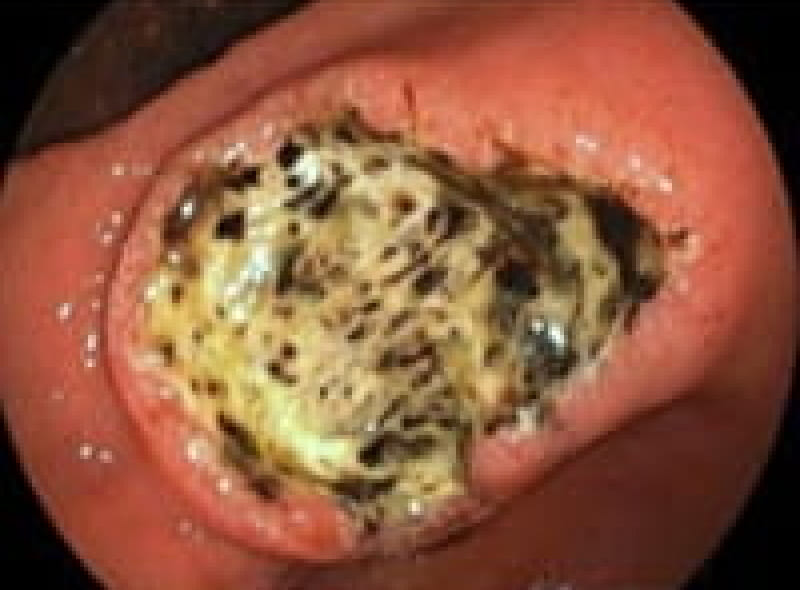
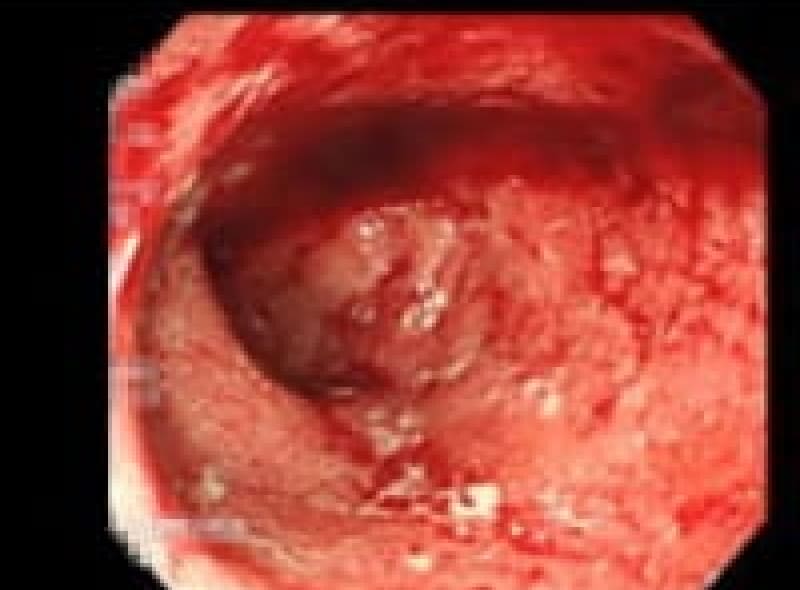
早期胃がん
ピロリ菌が胃癌発症の原因であることが分かり2013年2月から胃癌の早期発見、胃癌の撲滅のため慢性胃炎の段階で除菌することが保険適用になりました。
除菌にあたりすでに胃癌が発生していない事が必要です。 がんの浸潤が粘膜(M)、粘膜筋板(MM)、粘膜下層(SM)までにとどまっているもので大きさや転移の有無には関わりません。
-
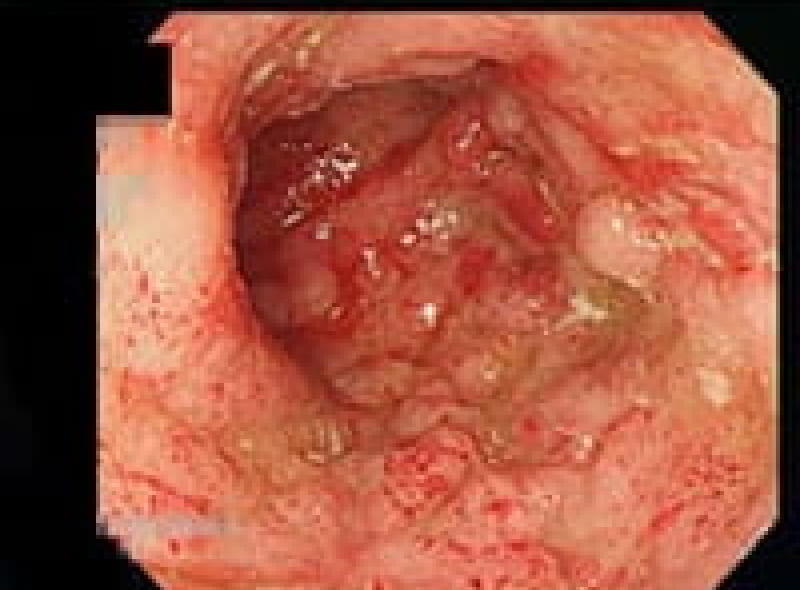
内視鏡治療可能だった早期癌
-
早期胃癌内視鏡治療後2年
-
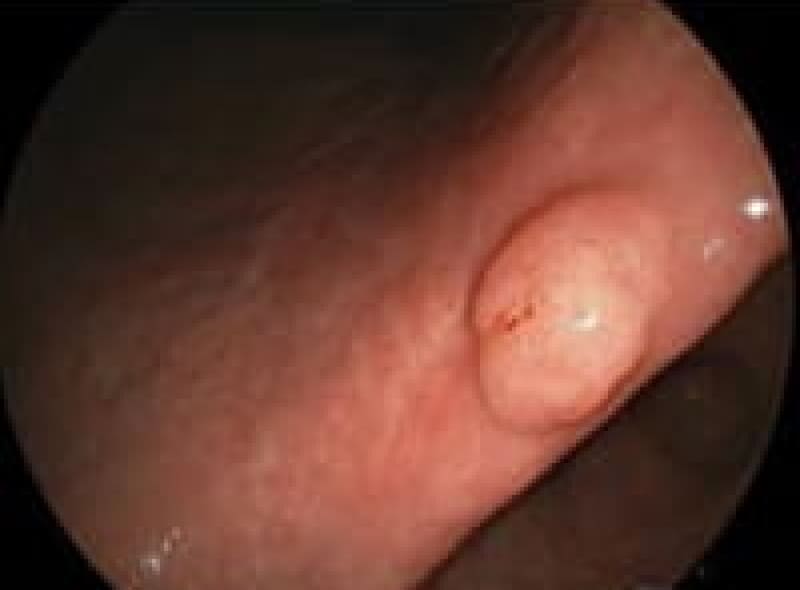
除菌後に発生した早期癌・内視鏡治療可能
-
外科治療が必要だった早期胃癌
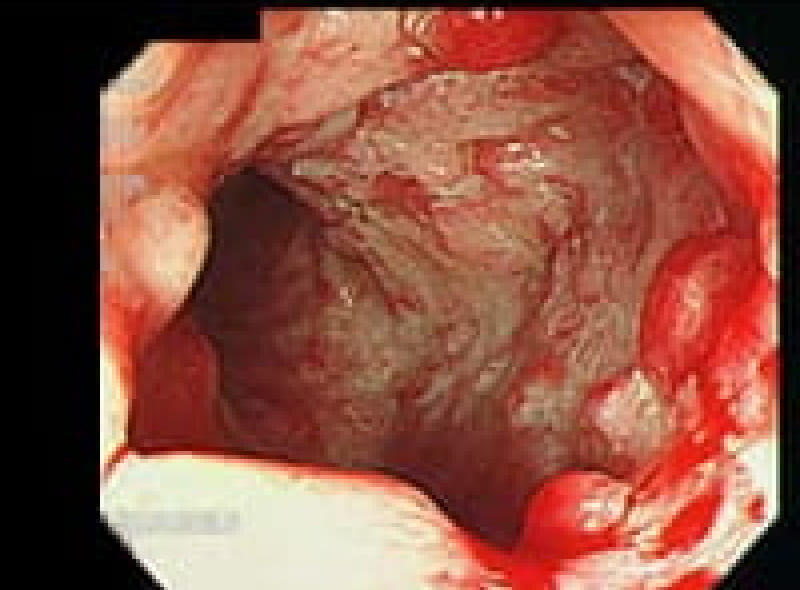
進行胃がん
スキルス胃癌は悪性度の強い未分化型腺癌が急速に胃全体にびまん性に浸潤するために予後が不良です。
-
癌が固有筋層(MP)以上に及んだもの
-

幽門側進行癌
-
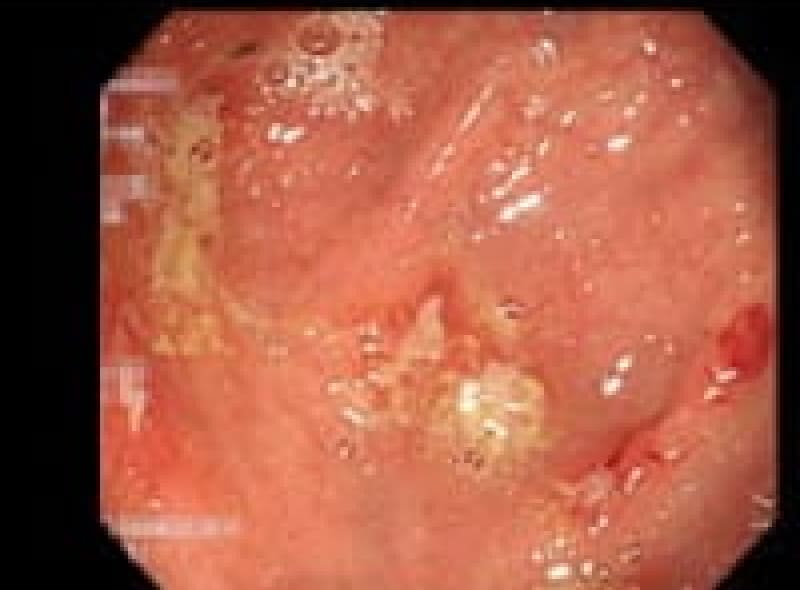
胃マルトリンパ腫
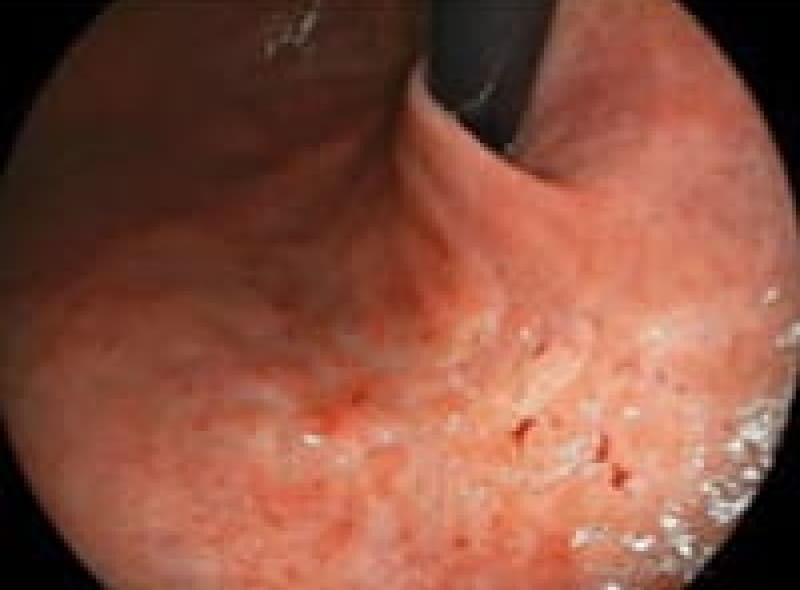
リンパ系腫瘍の中で悪性度の低い胃原発限局期例で、この症例の患者様も胃のもたれ感で来院され胃内視鏡検査でマルトリンパ腫、ヘリコバクターピロリ陽性で早期であり除菌治療で完全寛解されました。
胃切除術後症候群
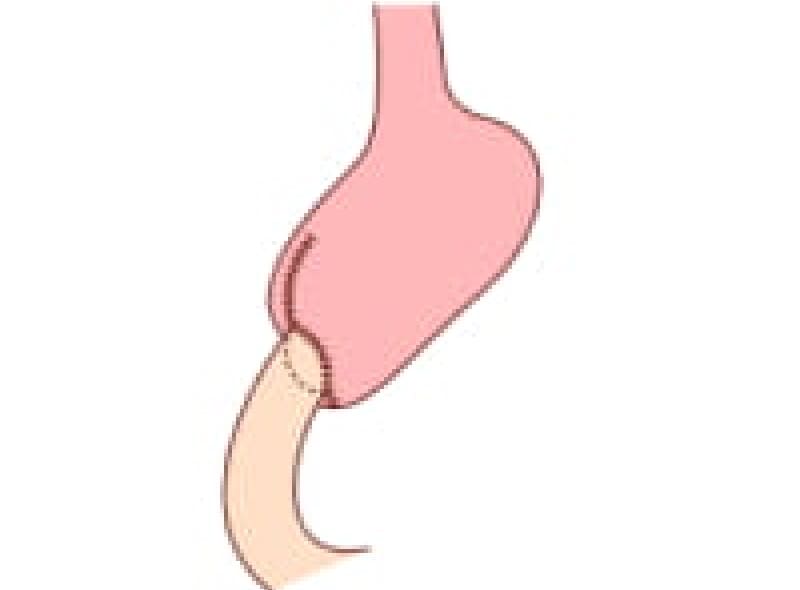
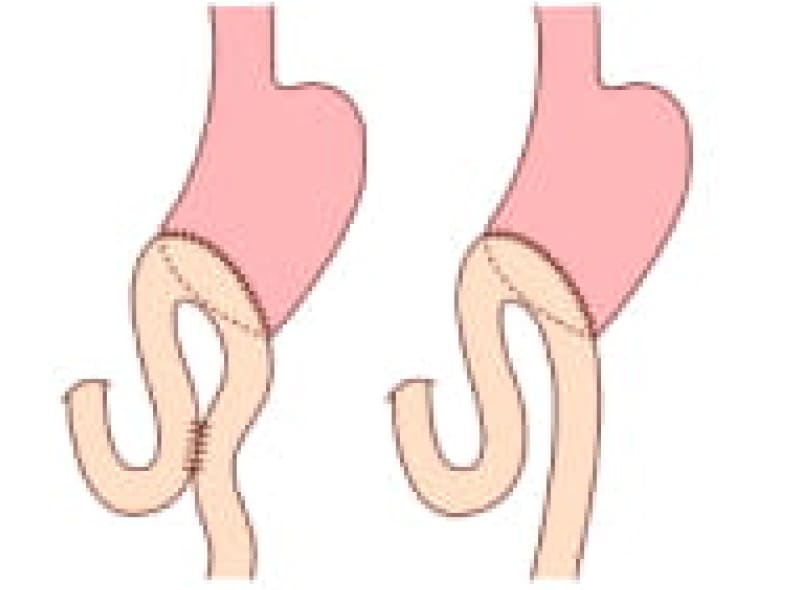
内視鏡治療が出来ないものは外科手術に成りますが、胃切除手術後にはBillrothⅠ法(B-1法)とBillrothⅡ法(B-2法)、デルタ吻合などの再建術があります。
最近では胃切除はロボット手術や腹腔鏡手術が主流となっていて、開腹手術に比べて患者様にとって低侵襲な手術が受けられるようになりました。
B-1法
B-1法は生理的な再建ですがダンピング症状や逆流性食道炎を起こし易い欠点を補うように外科医は工夫します。
B-2法
B-2法の再建術は残胃が少なくても吻合しやすいのですが十二指腸盲端に食物が入り込まない工夫がいります。
胃全摘術後のR-Y再建術
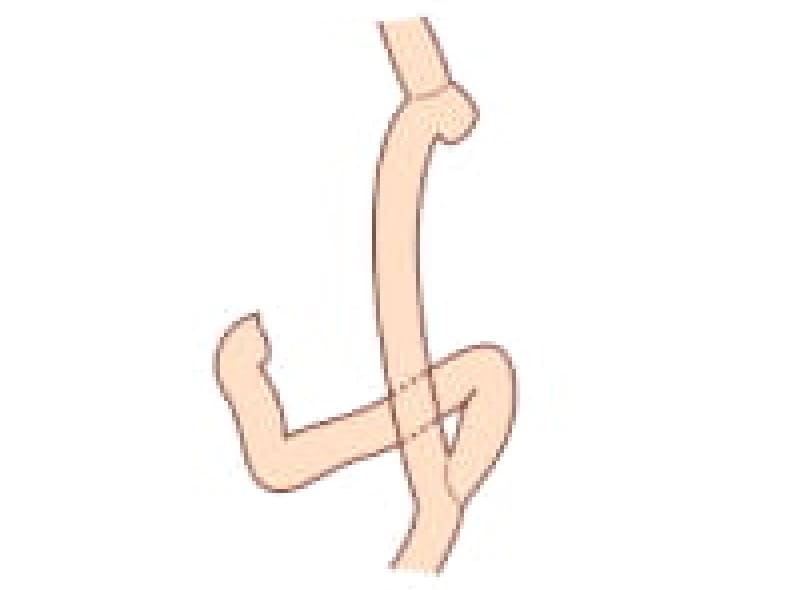
早期胃癌が食道胃接合部より2㎝以内から広範囲に存在すれば胃全摘術になります。進行胃癌では5㎝離れていても胃全摘になります。
ダンピング症候群(早期・後期)
早期症候群
食後30分以内に発生する、食物が急速に腸管内へ排出されて循環異常、消化管ホルモンの急激分泌で冷汗、動悸、めまい、腹痛、下痢など出現。
晩期症候群
食後2~3時間目に急速に血糖値上昇に伴いインスリンが過剰分泌して低血糖による全身倦怠、冷汗、めまい症状。
逆流性胃炎・逆流性食道炎
手術による胃の出口の幽門切除や胃の入り口の墳門の生理的逆流防止機構の破壊と胆汁、膵液などの逆流のために発生。
輸入脚症候群
BillrothⅡ法の術後盲端になっている十二指腸に内容物が貯留して膨満して細菌が異常増殖して弊害を起こす。
貧血
胃切除後の胃酸の減少により鉄の還元不十分による吸収障害から起きる鉄欠乏貧血と、胃切除によるビタミンB12の吸収障害で起きる巨赤芽球性貧血があります。それぞれ徐放鉄剤投与とビタミンB12の筋注が必要となる。
骨障害
胃切除後5年経過後にカルシウムの不溶化とビタミンD吸収障害等で骨病変(骨軟化症と骨粗鬆症の混在)
術後の合併症を予防するために消化器外科医は術式の工夫をしています。
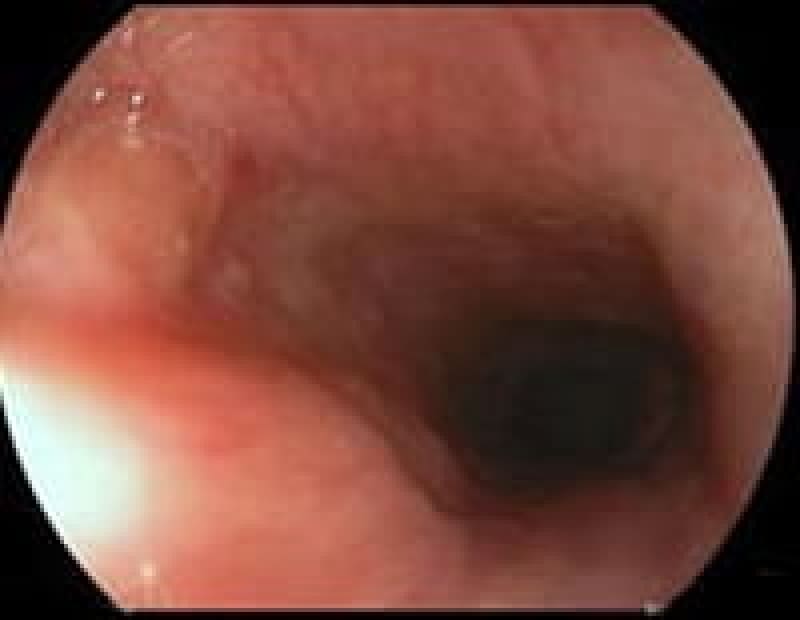
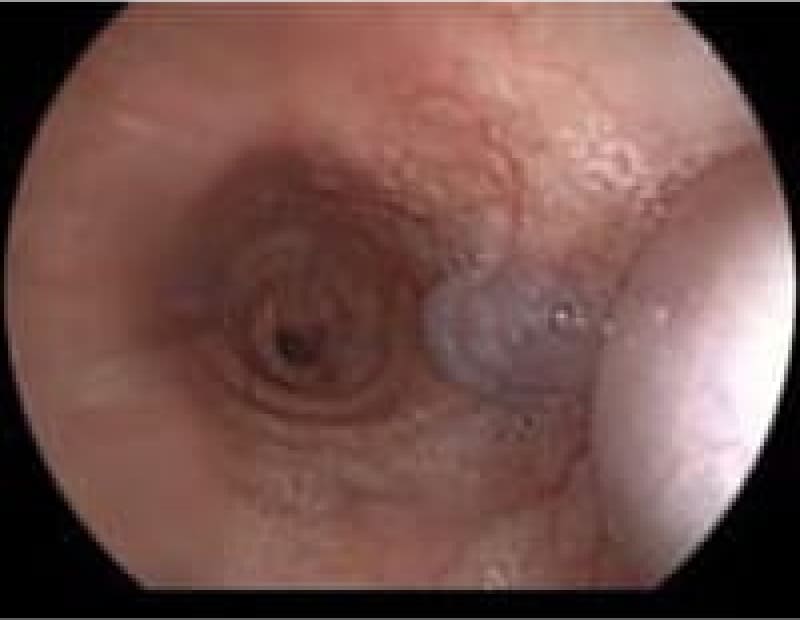
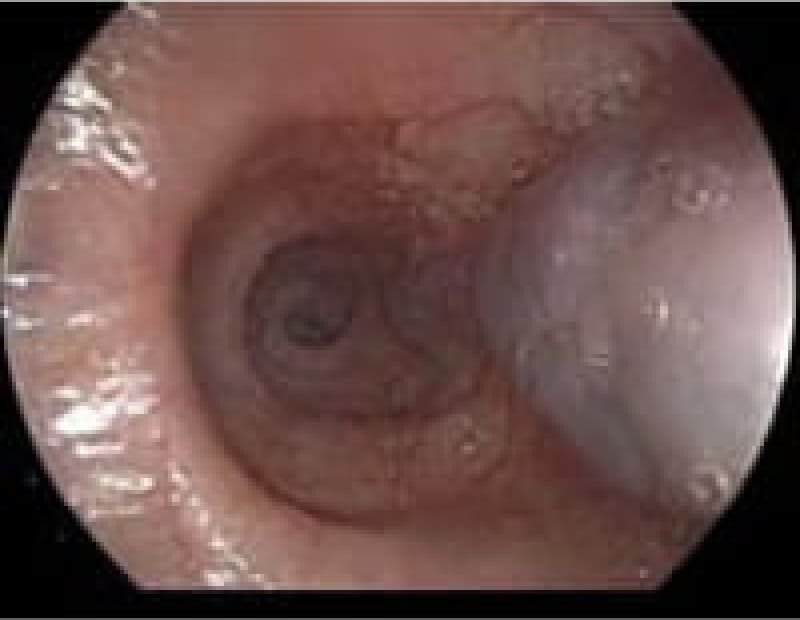
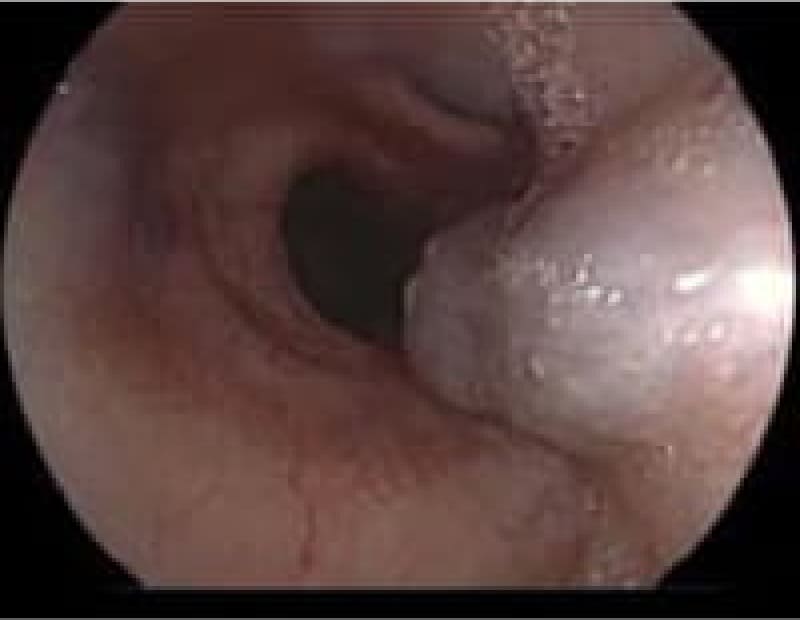
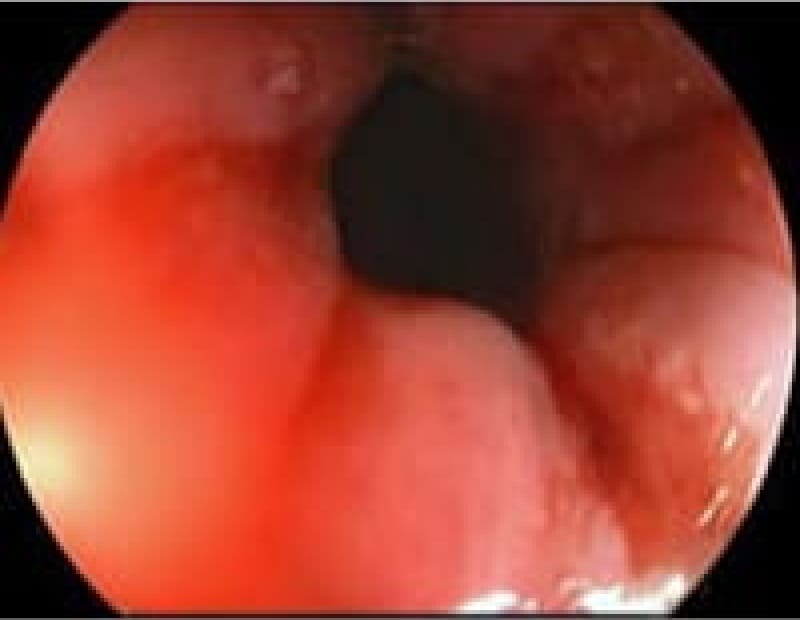
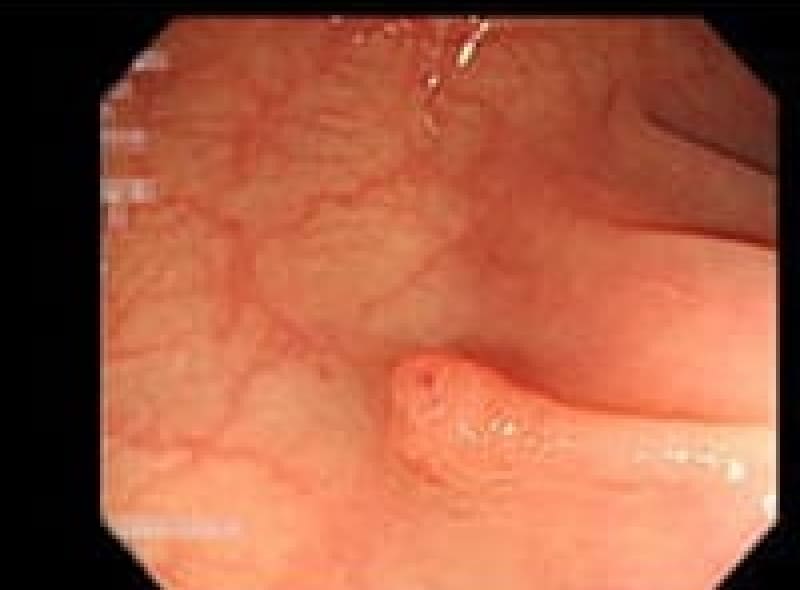
粘膜下腫瘍
胃の粘膜下に存在する隆起性病変で悪性腫瘍から良性のものまであります。
胃アニサキス症
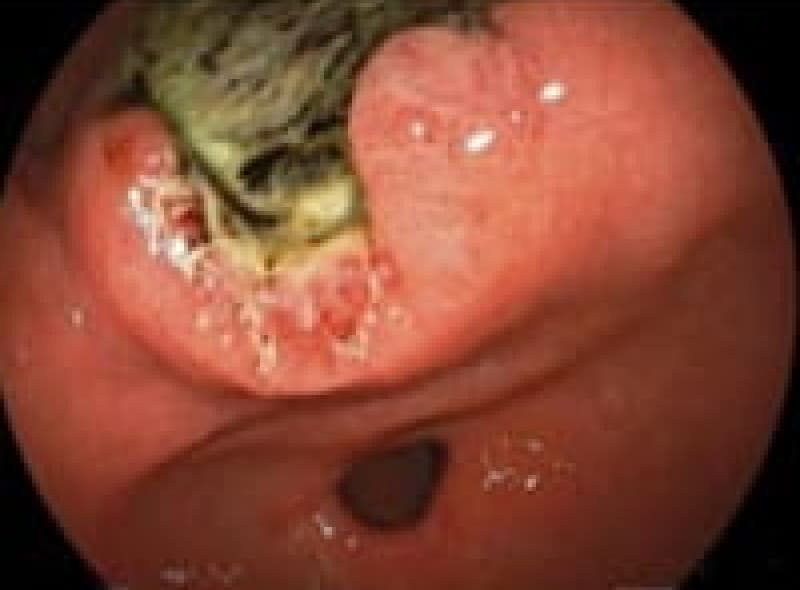
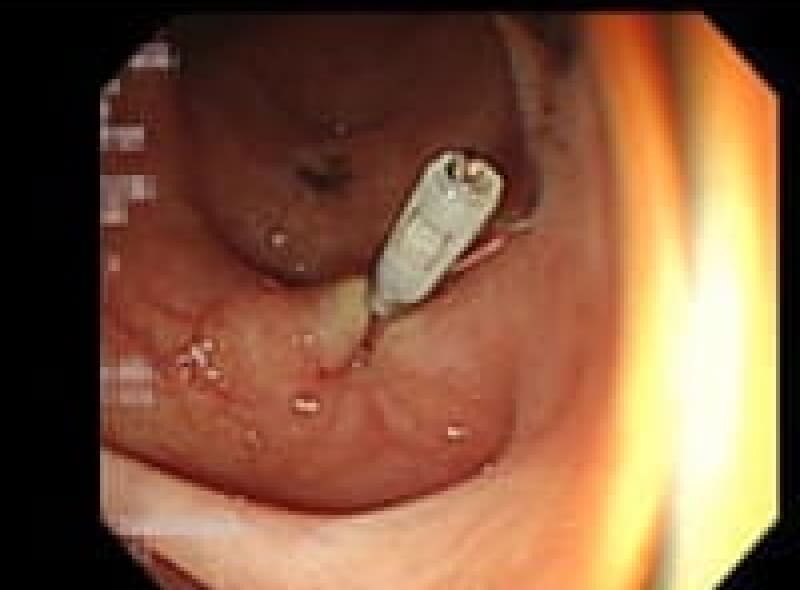
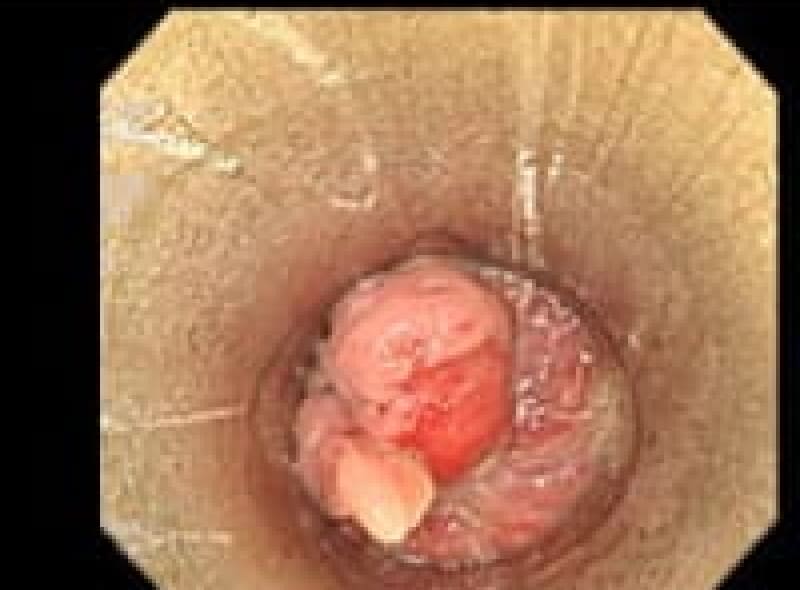
サバ、サケ、イカなどに寄生しています、刺身を食べた後3~5時間後に腹痛・嘔吐症状が出現、 胃内視鏡で胃の粘膜に頭をくい込ました2~3cmの線状のアニサキス虫体を認めます。
アニサキス虫体を取り出したらすぐに痛みが消失します。
急性胃粘膜病変AGML
再発を繰り返す慢性の胃潰瘍とし異なり、腹痛や嘔吐といった急激な発症が特徴で薬剤やストレス刺激物の食物が原因です。また、胃内視鏡検査で出血性びらんや潰瘍など多彩な胃粘膜病変が同時に存在するのが特徴です。
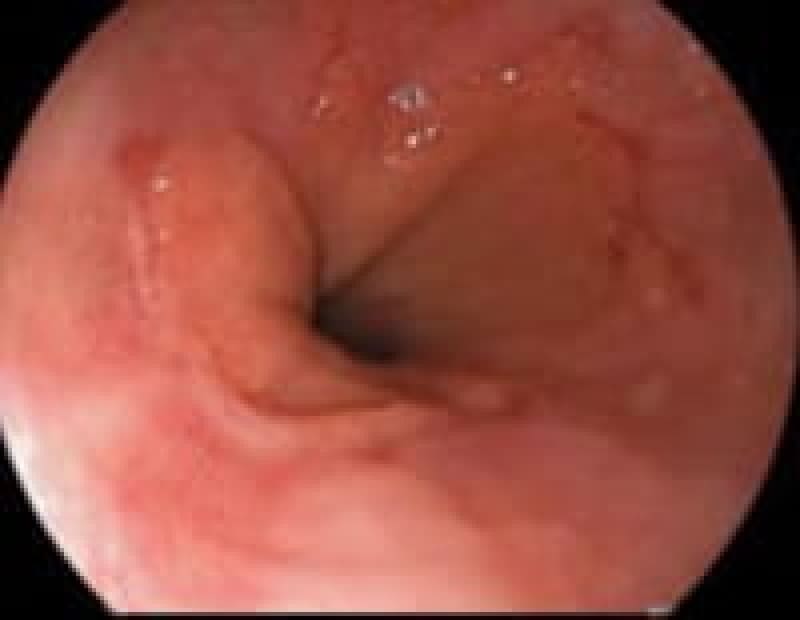
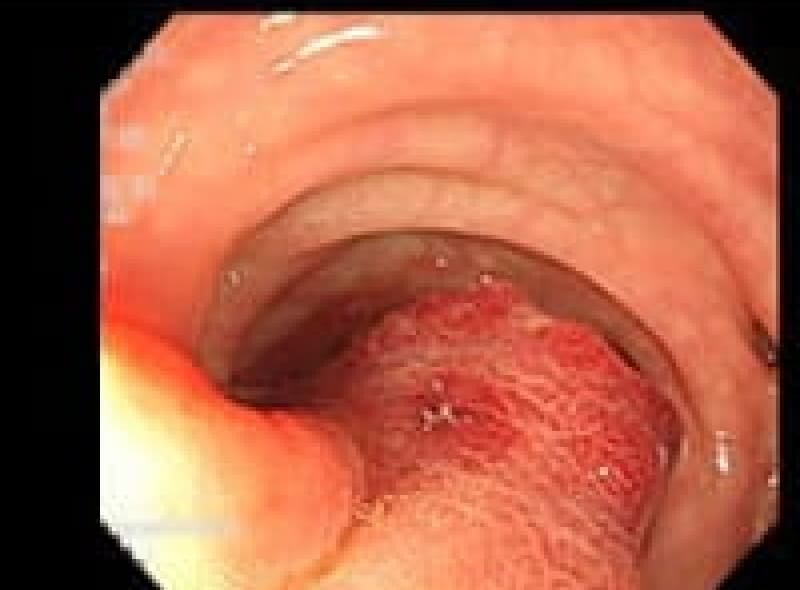
十二指腸潰瘍
十二指腸潰瘍は、胃の出口に近い十二指腸球部の粘膜が胃酸によって傷つくことで発症します。「食後にみぞおちの痛みがひどい」といった症状があれば要注意です。初期であれば薬物療法での改善が見込めますが、進行すると穿孔を起こし、緊急手術が必要になることもあります。再発も多いため、ストレス管理や禁煙など生活習慣の見直しが大切です。
十二指腸憩室症
十二指腸憩室症は、十二指腸壁の一部が袋状に膨らんだ状態を指します。多くの場合、自覚症状はありませんが、まれに腹痛や食欲不振などの消化器症状を引き起こすのが特徴です。また炎症や出血を起こすと重篤な合併症につながる恐れがあります。そのため内視鏡検査や造影検査により、憩室の存在や大きさ、位置関係を適切に分析する必要があります。
ファーター乳頭部癌
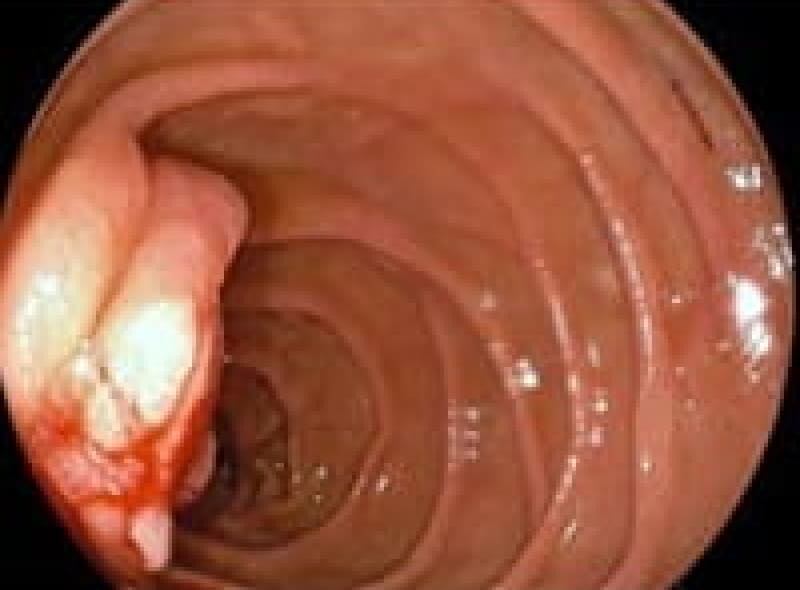
上部内視鏡検査時に発見した十二指腸ファーター乳頭部癌、症状は無症状で早期発見のため膵頭十二指腸切除術で経過良好です。最近では、胃カメラで超早期に発見できた場合内視鏡切除(ESD)でも治療が行われるようになりました。
機能性ディスペプシア FD
FDとは器質的障害の無い上部消化管の運動障害によって慢性的、あるいは繰り返し胃もたれや腹部膨満感や心窩部痛症状が3か月以上続くものと定義されていますが、まだ定義も完全ではありませんが、器質的疾患を除外するために上部内視鏡検査が必須です。
超音波検査で器質的疾患を除外する事も必要です。
当院下部内視鏡検査(大腸カメラ)症例
肉食文化とともに増加する大腸疾患
昔から日本人には胃潰瘍・胃癌が断然多かったのですが肉食文化の広がりと共に日本人に大腸疾患が増加して来ました。欧米化した食事で脂肪が増加し穀物が減り、繊維成分が減少して来ました。
また若年者で下痢、腹痛、粘血便を主訴に受診される炎症性腸疾患も増えております。
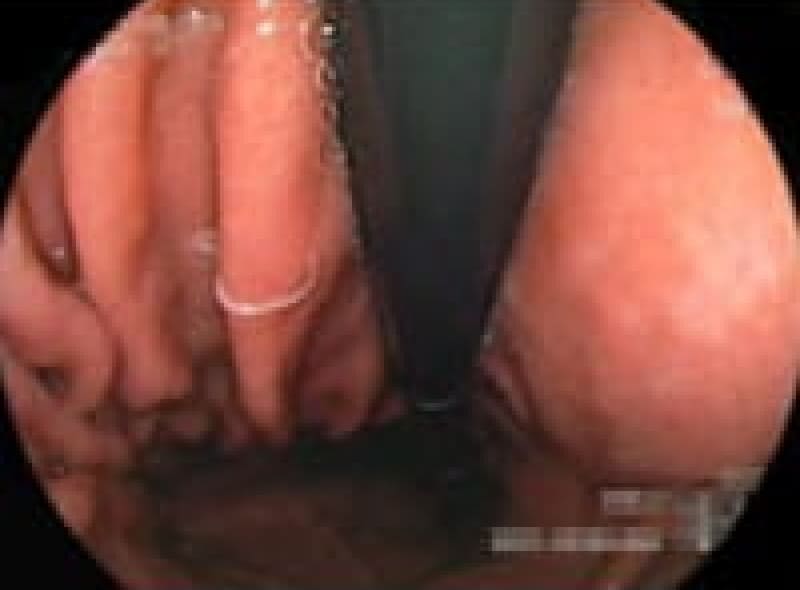
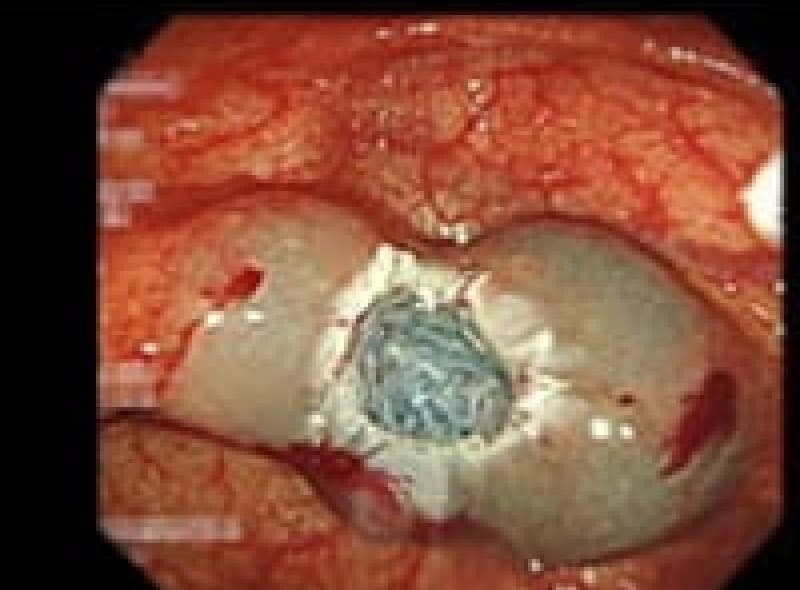
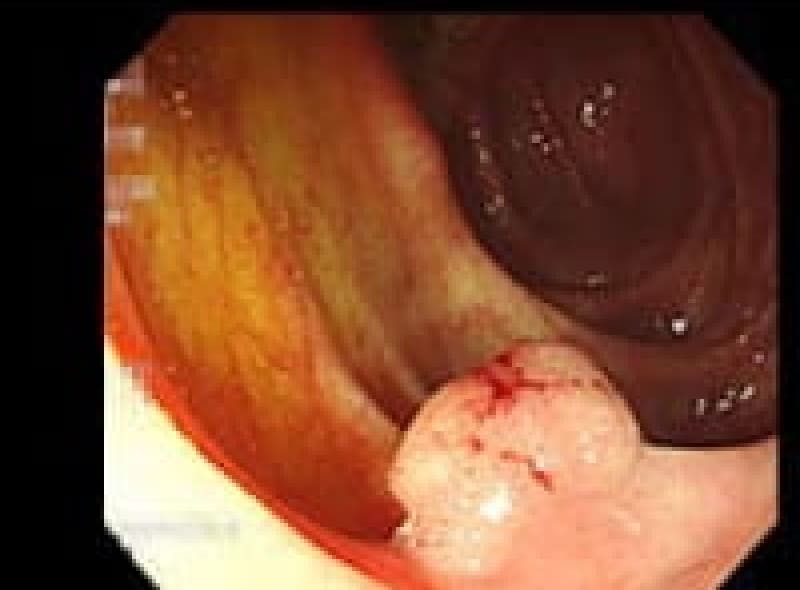
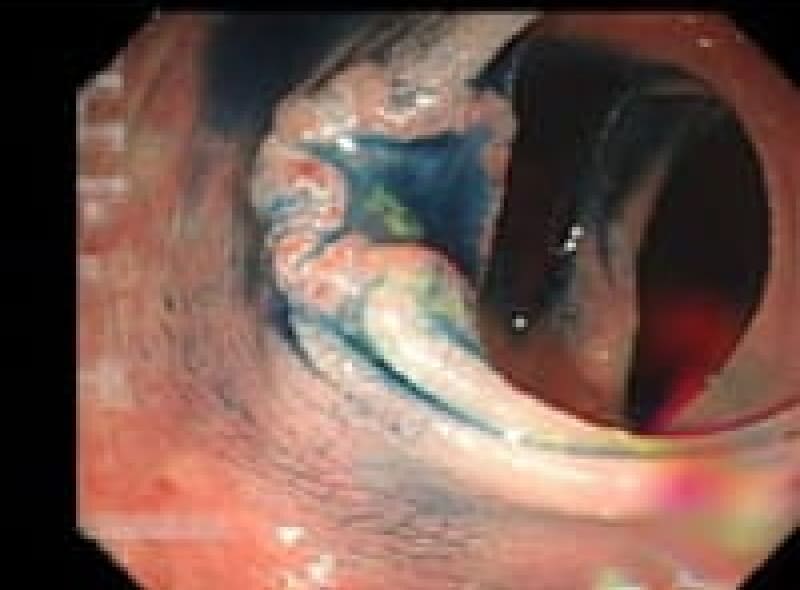
大腸憩室症
大腸憩室出血をクリップ止血
大腸壁の筋肉層の弱い部分が便秘や下痢で腸管内圧が上昇し、壁外に横穴の様に突出した状態で多発して蜂の巣の様になった人も見られます。憩室炎を起こすと憩室出血を来します。肉食が多い人に見られます。
出来てしまったら治りません。普段から繊維食、野菜を多く取り便通を整えておくことです。
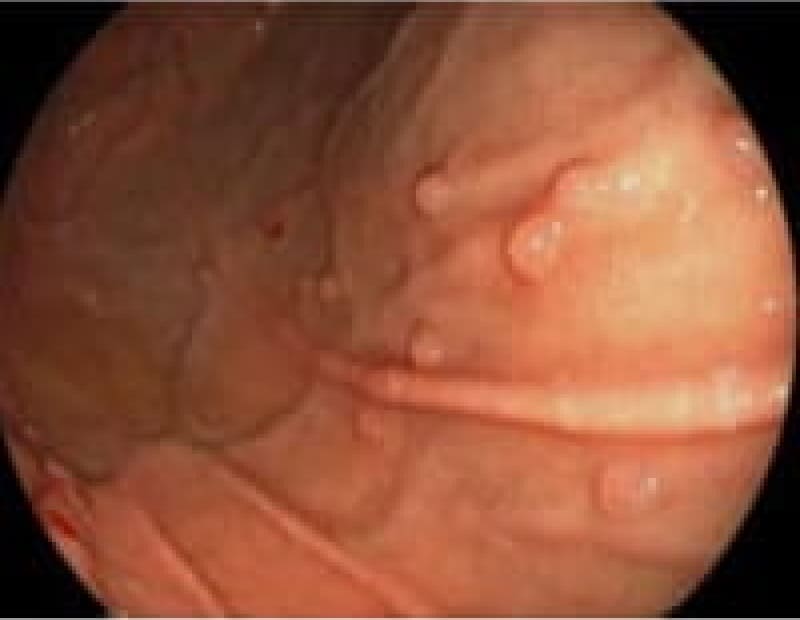
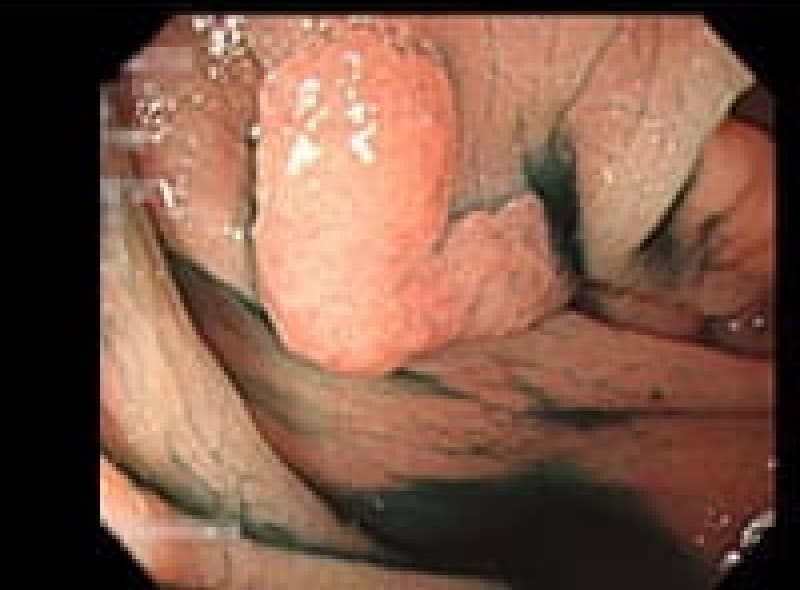
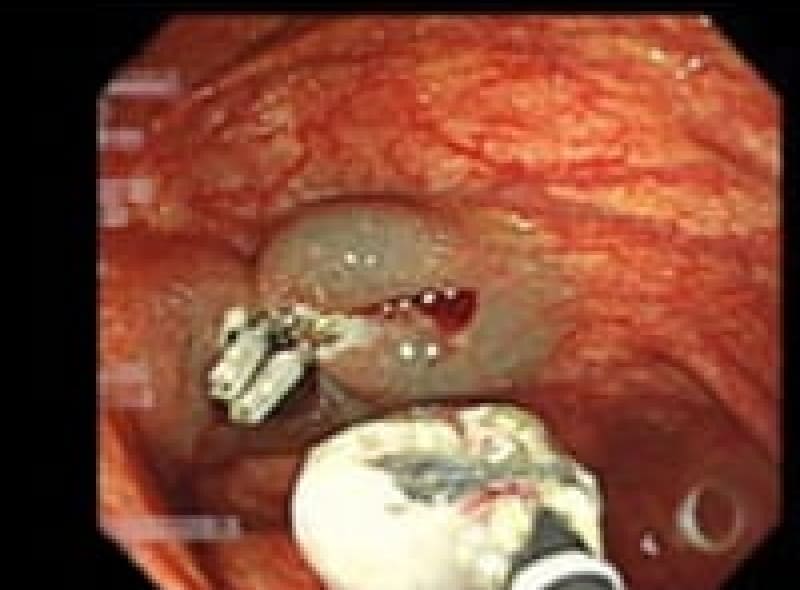
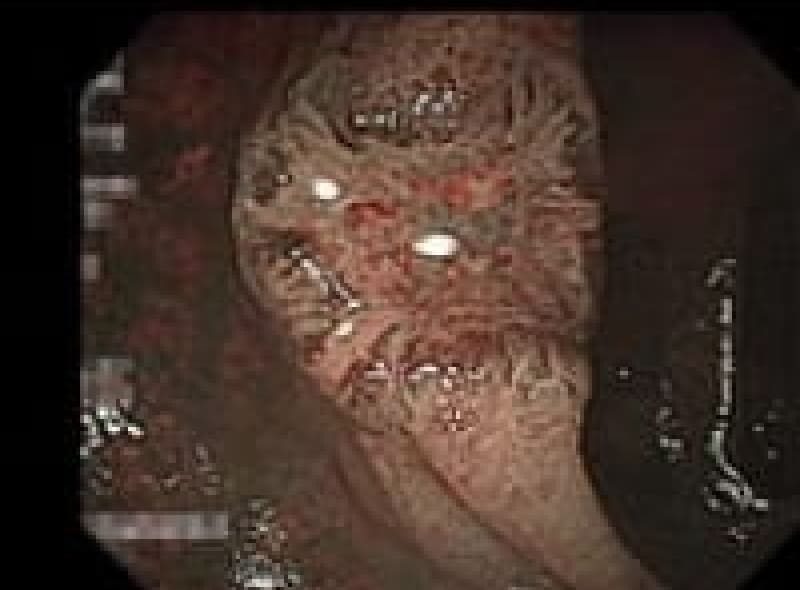
大腸腺腫性ポリープ
腺腫性ポリープは腺癌に進展する可能性があります。内視鏡でポリープ切除出来るうちに切除しておくべきです。
-
-
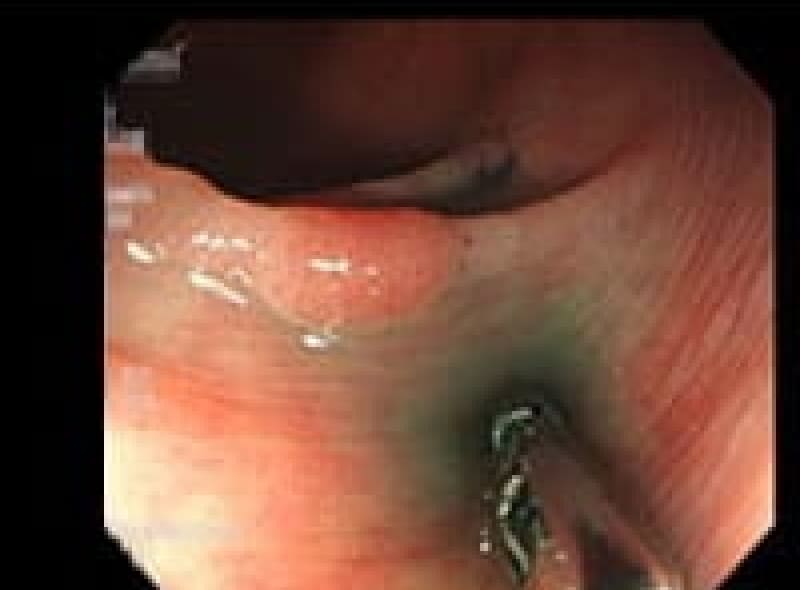
大腸のひだの裏に隠れた扁平ポリープもあります
-
内視鏡的ポリープ切除術
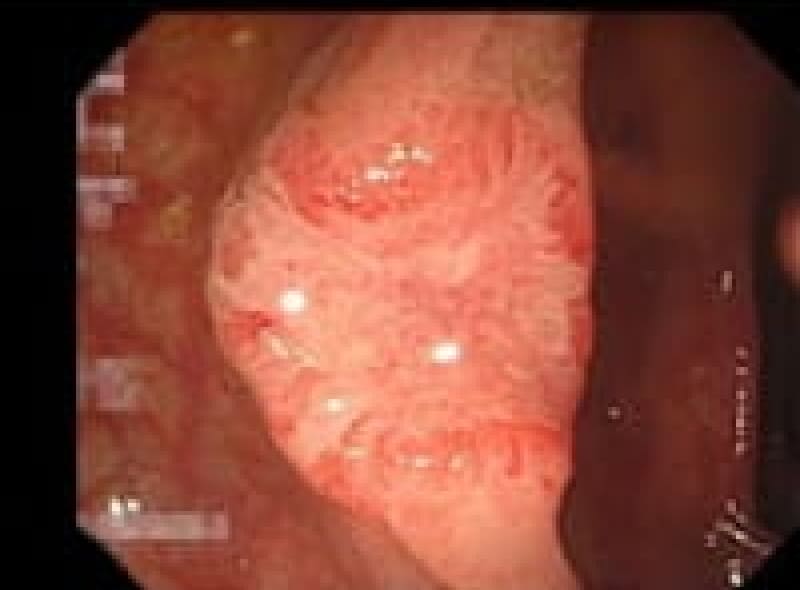
大腸癌性ポリープ
大腸粘膜の一部癌化したポリープで、粘膜下層深部への浸潤(SM層)が無ければ内視鏡的のポリープ切除のみで完治可能です。
病理検査で粘膜下層深部(SM1000μ以深)への浸潤、脈管侵襲の有無、簇出(Budding Grade2/3)、低分化がん、粘液がん、印鑑細胞がんによっては追加で外科治療をお勧めする場合があります。
内視鏡的ポリープ切除術
大腸癌
日本で毎年5万人以上が大腸がんで亡くなっています。特に女性は2020年の調査で部位別死亡者数の第1位となりました。(男性は肺がん、胃がんに次いで第3位。人口動態統計がん死亡データより。)
便潜血陽性はもちろん大腸検査が必要ですが出血が無ければ大腸がんが存在しても便潜血陽性にはなりません。40歳過ぎたら1度は大腸内視鏡検査を受けて下さい。大腸癌の出来やすい危険な大腸かどうかの判断も出来ます。
大腸癌でも早期のものは内視鏡的治療で完治可能な時代になりました。大きな癌でもがんの先進部が深くなければ内視鏡的粘膜下層剥離術(ESD)という内視鏡治療で完治出来ます。
大腸粘膜下腫瘍
粘膜の下に出来る腫瘍性病変を指します。良性腫瘍では脂肪腫、平滑筋腫、異所性子宮内膜症があり、悪性ではGIST、NET(カルチノイド)、転移性腫瘍、肉腫などがあります。
虚血性大腸炎
腸間膜動脈の末梢枝の血流障害(虚血)により限局性に腸粘膜壊死・浮腫・びらん・潰瘍を生じます。便秘や排便時のいきみで突然の腹痛、下痢、血便を来たします。
偽膜性大腸炎
セフエム系抗生物質やリンコマイシンなどの抗菌剤の投与で菌交代現象でClostoridium difficileという細菌から産生された毒素によって下痢、発熱を起こす長びく大腸炎です。
抗菌剤内服既往と腹痛や下痢症状と合わせて内視鏡診断します。
Collagenous colitis コラーゲン大腸炎
当院に慢性の下痢の訴えで来院された女性患者様で、全大腸に軽度の炎症所見があり炎症性腸炎との鑑別のため生検を行い膠原繊維帯の肥厚があり病理診断されましたが、
日本ではまれな疾患とされています。原因は遺伝的要因、薬剤性、自己免疫性、腸感染症一酸化窒素など。
患者様はある種の胃薬を長期に内服しており原因の一つと考え内服中止して症状改善しました。
くすりは何でも飲めば良いと言うものではありません。くすりで病気になる事もあります。
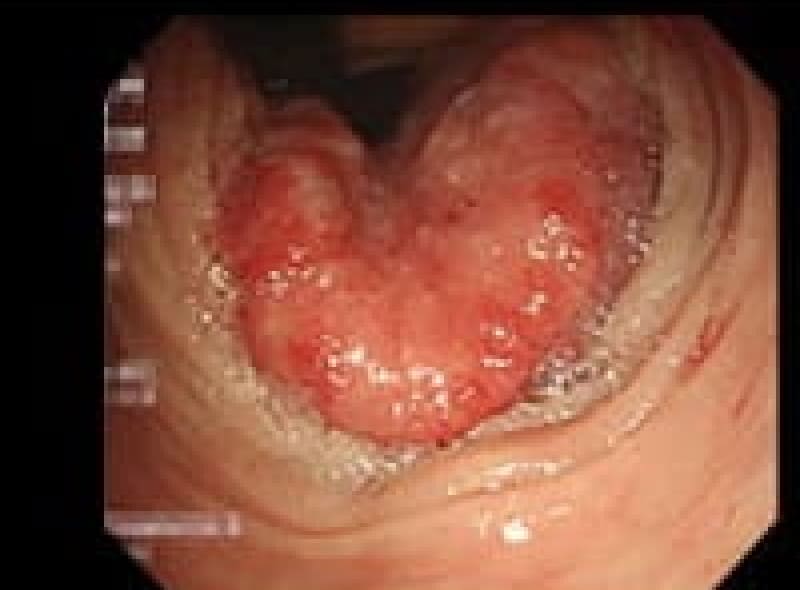
潰瘍性大腸炎
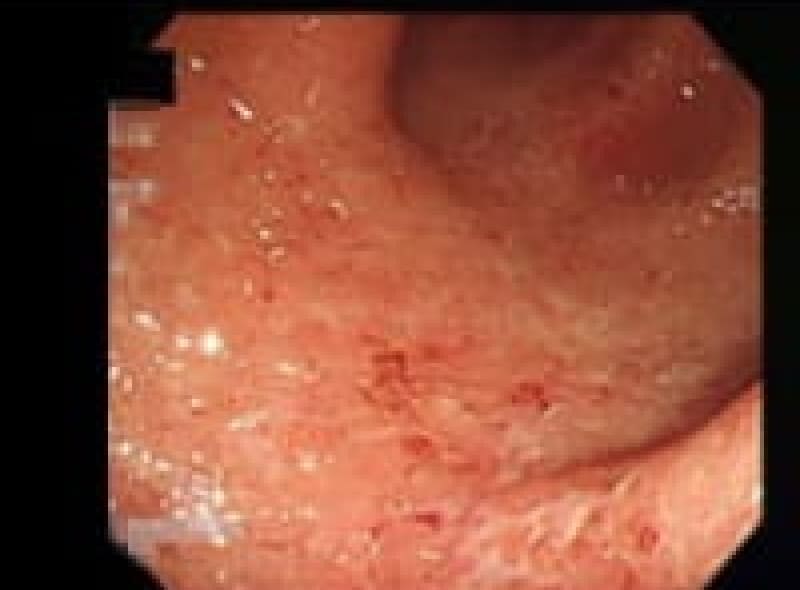
潰瘍性大腸炎は、大腸粘膜に炎症が起こる原因不明の疾患です。10代後半から20代の若年層に多く見られます。「下痢と血便が続いて、生活に支障が出ている」そんな方は、専門医への相談をおすすめします。治療の目標は、症状の寛解と粘膜の治癒です。多くの場合、内服薬で症状をコントロールし、重症例ではステロイド剤の使用を検討します。適切な治療により、多くの患者様が通常の社会生活を送ることが可能です。
内科治療で炎症・出血のコントロールできずに大腸全摘術になった20代の患者です
下痢・下血・腹痛をきっかけに発見されることの多い炎症性腸疾患(inflammatory bowel disease; IBD: 潰瘍性大腸炎、クローン病等)は厚生労働省の難病指定されており、潰瘍性大腸炎は22万人の患者様がいるとされていて、その原因はストレス社会や食事の欧米化と関連性も指摘されています。実際にこれらの疾患の罹患者数は増加の一途を辿っており、当院はIBD厚生労働省 身体障害者福祉法15条指定医でありこれまでにも多くの患者様にフォローさせて頂いております。IBDに関しても通院中にさらに高度で専門的な治療が必要な場合は近隣の専門施設と連携が可能です。
クローン病大腸病変
クローン病は、消化管に慢性的な炎症を引き起こす原因不明の疾患です。小腸と大腸に潰瘍や狭窄を形成するのが特徴で、肛門周囲の病変を伴うこともしばしばです。ストレスや食生活の欧米化との関連も指摘されていますが、詳しい原因はわかっていません。当院では寛解導入と粘膜治癒を目指して、患者様一人ひとりに合わせた治療計画を作成します。
クローン病肛門病変
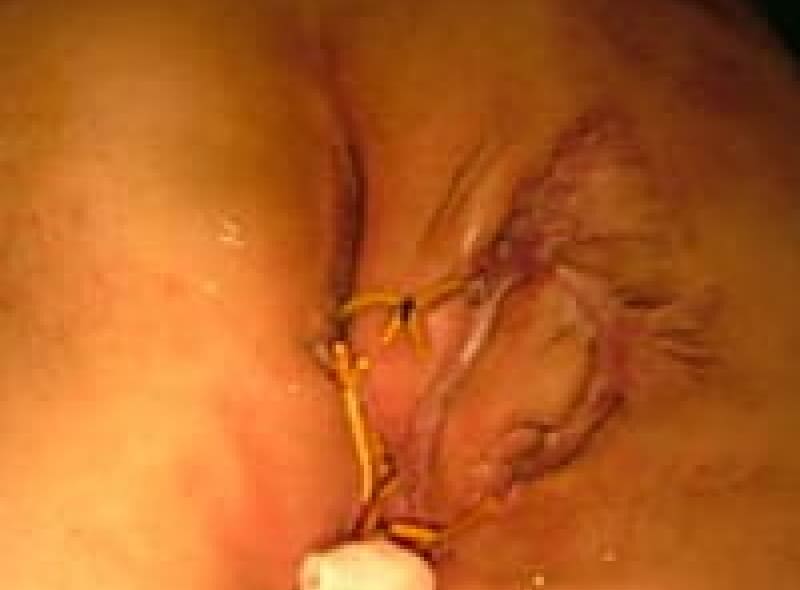
クローン病の肛門病変の多くは痔瘻でドレナージを行いながらクローン病の内科的寛解導入し肛門狭窄・排便障害を来たさない事を目指します。
アメーバ性大腸炎
赤痢アメーバ原虫の嚢子が経口摂取され大腸に寄生することにより感染します。
太平洋戦争中に東南アジアに出兵した兵隊さんがアメーバ赤痢の感染で苦しめられたと聞きました。
現在国内での感染は主にSTDと言われています。患者様は粘血便を訴え来院、便培養検査は陰性、大腸内視鏡検査潰瘍部生検でアメーバ検出しました。この患者様は男性同性愛歴無く、日本でのアメーバ赤痢の感染に輸入生食品からの感染経路などはないものか、症例を重ねて検討すべき問題がまだある様に思われます。
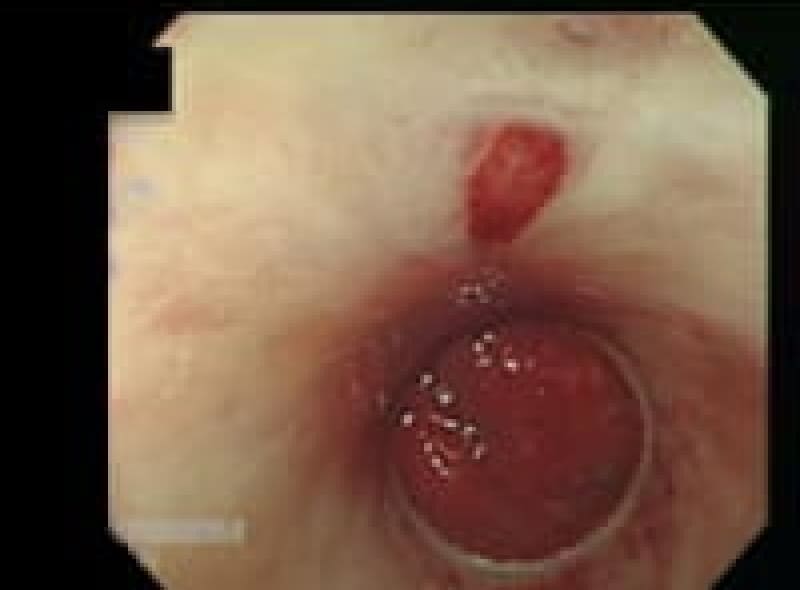
大腸アニサキス症
上行結腸腸壁にくい込んだアニサキス
直腸癌
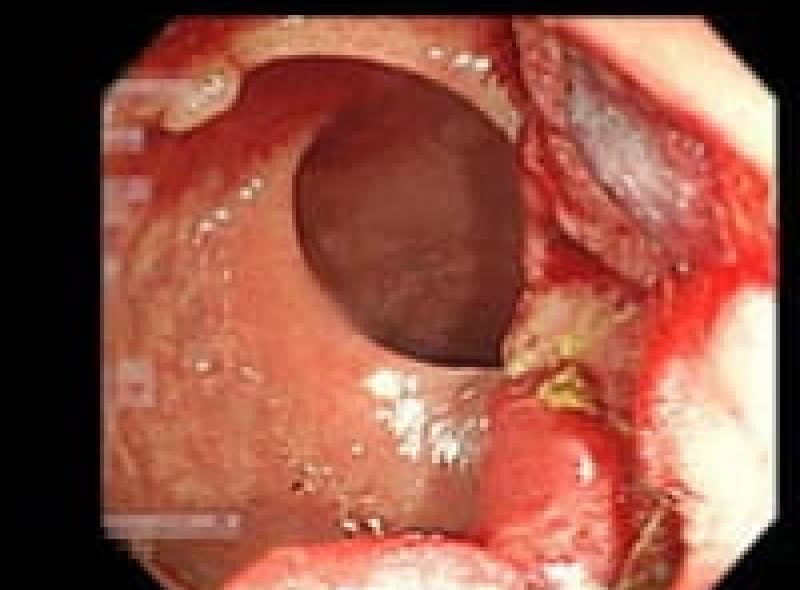
人工肛門造設となった直腸癌
大腸癌の40%が直腸癌です。血便があっても痔だと思い込んでいる人、恥ずかしいからと受診せずに進行して来院される方がまだ多くいます。
直腸NET (カルチノイド )
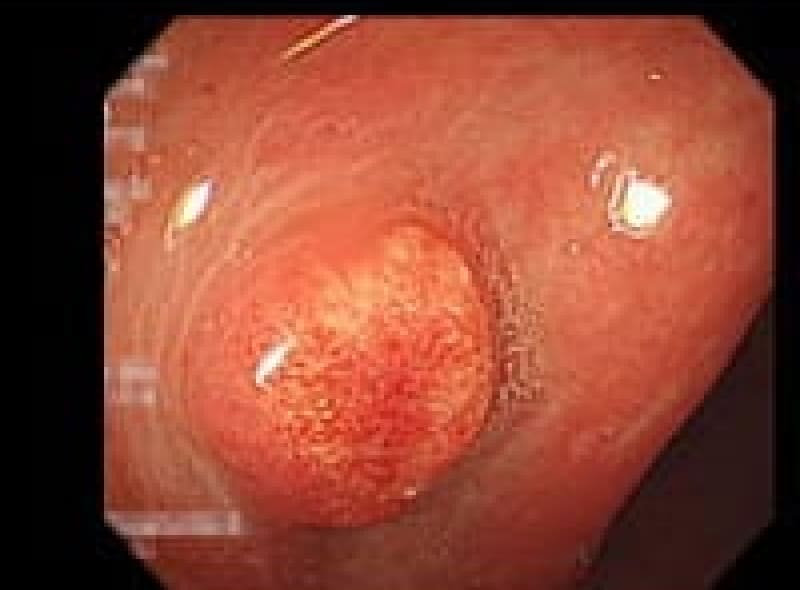
大腸粘膜下腫瘍の一つで直腸に好発、大腸粘膜下腫瘍は粘膜より下層に主病変があるため内視鏡切除可能ですが術後出血しやすいです。カルチノイドはホルモン産生腫瘍で転移もあります。
過敏性腸症候群 (IBS)
器質的な疾患がなく腹痛と便通異常が慢性に続く状態です。
必ず内視鏡で器質的疾患の無いことを確認しておく事が大切です。
その上で消化運動異常・消化管知覚異常・心理的問題から治療をします
大腸メラノーシス
大腸粘膜に色素が沈着して真黒くなり、黒ヒョウ柄、ニシキヘビ、キリンの様な色になっています。
大腸メラノーシスの原因はセンナ、大黄、アロエなど漢方薬の大腸刺激性下剤(アントラキニン系) プルセニド・センノサイト・センノシド・大黄甘草湯・麻子仁丸などを長期間飲み続けた結果、 大腸粘膜が刺激から色素沈着してしまい腸の働きも悪くなってしまったものです。 便秘の悪循環に陥ったり大腸腺腫を作りやすくなります。 下剤を酸化マグネシウムの塩類下剤やルビプストン系に変更する方が良いです。
当院肛門疾患症例
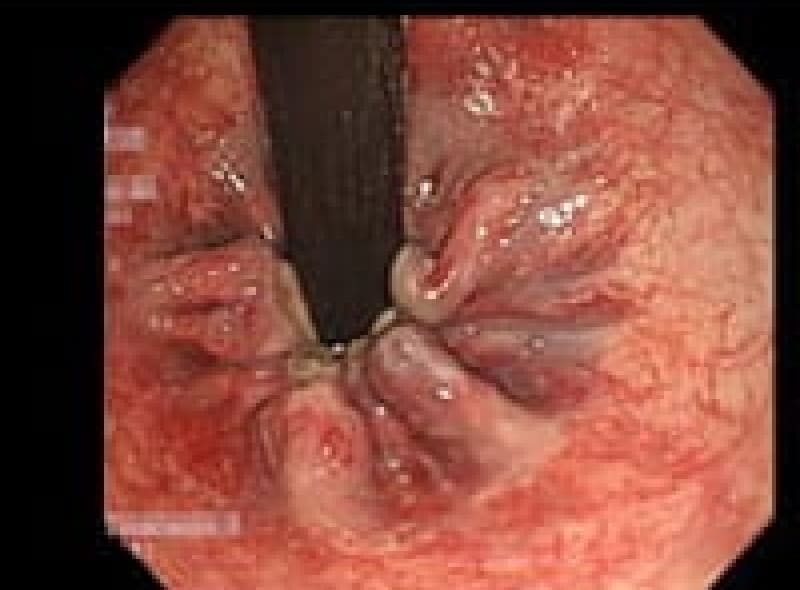
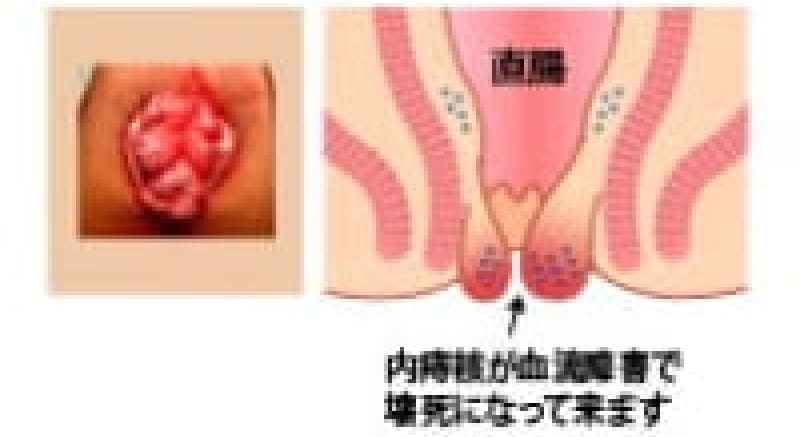
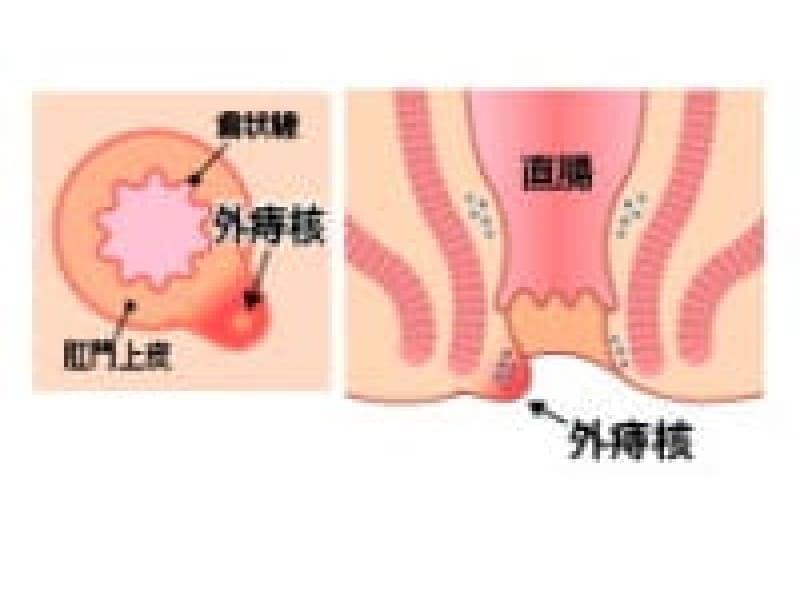
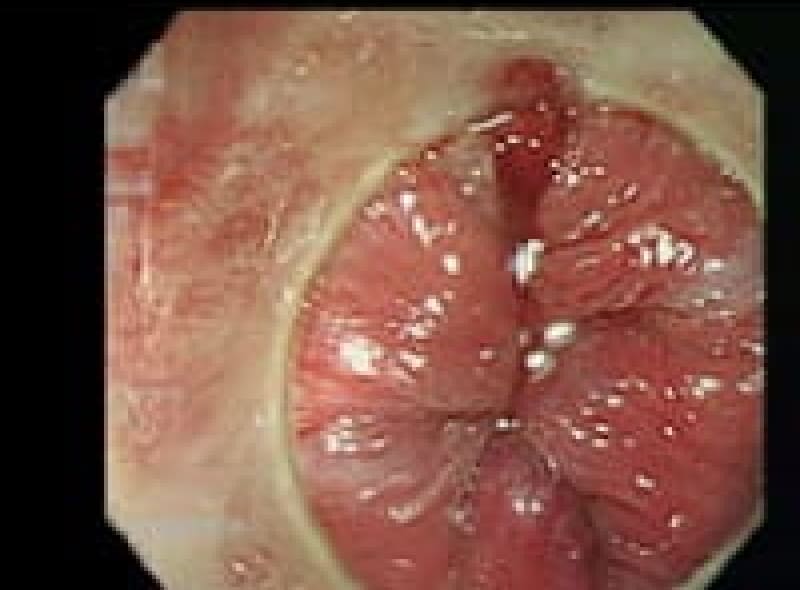
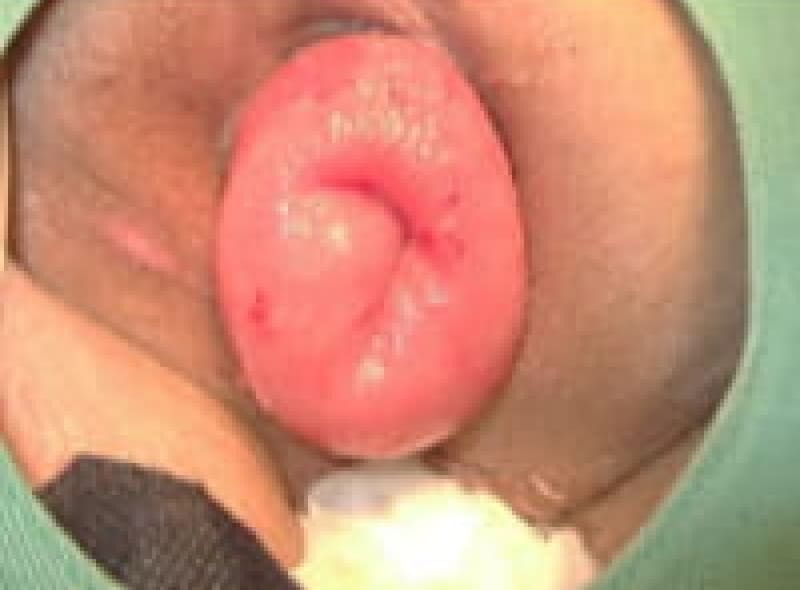
内痔核(いぼ痔)
内痔核の分類・・脱出の程度によるGoligher(ゴリガー)分類
-
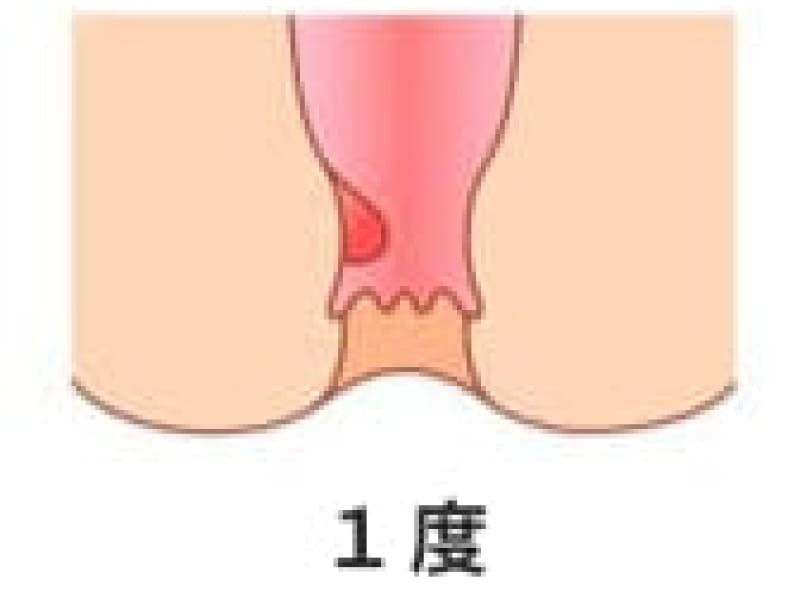
1度内痔核
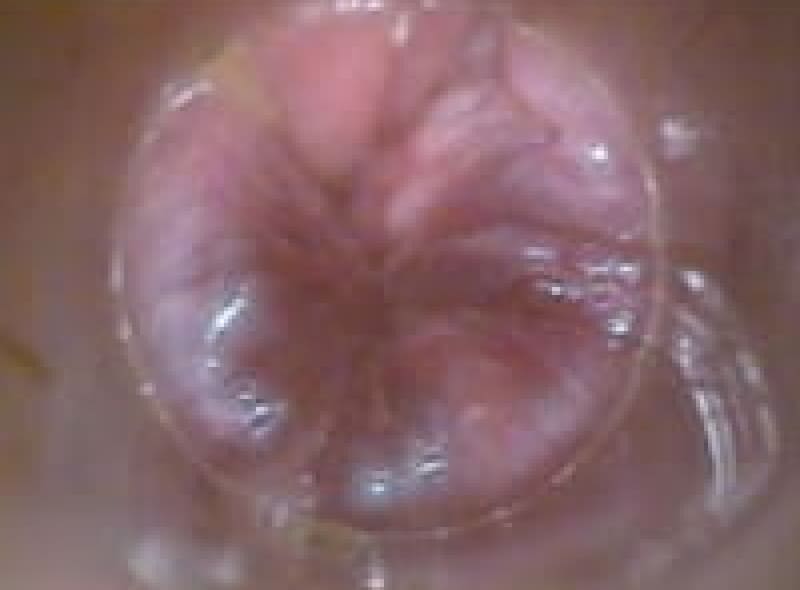
肛門鏡で観察すると腫脹しているが脱出はしないものです。多くは排便習慣の改善で治ります。
-
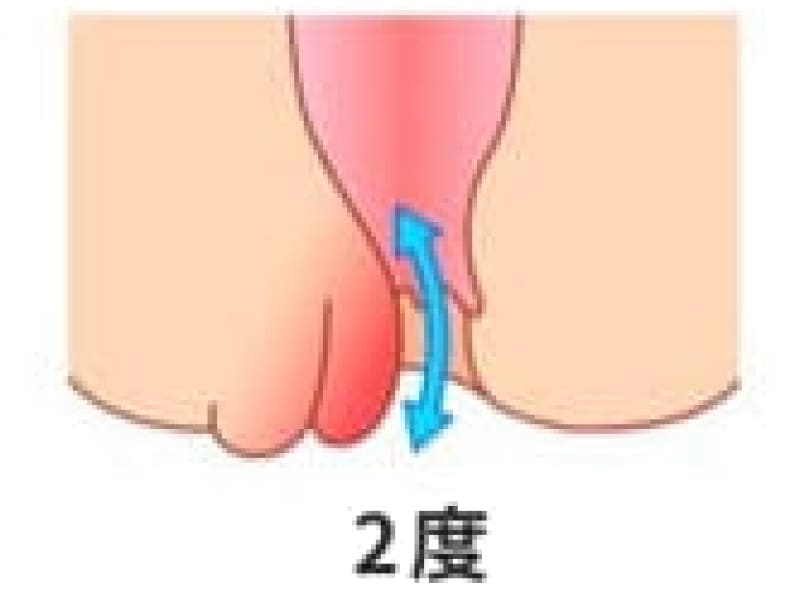
2度内痔核
排便の時に脱出するが自然に戻る状態です。排便習慣の改善と坐薬でまず治療しますが、改善しないものはALTA注四段階硬化療法。外痔核や肛門ポリープを伴ったものは切除手術が必要になります。
-
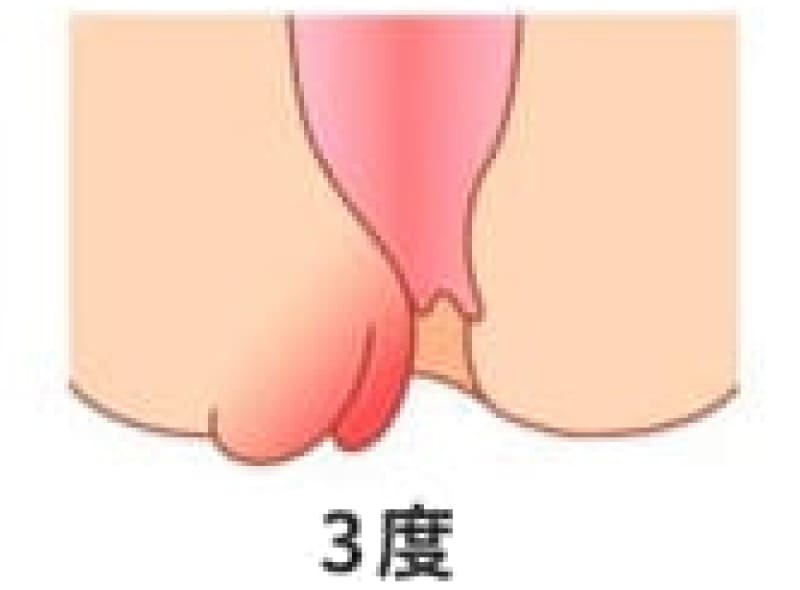
3度内痔核
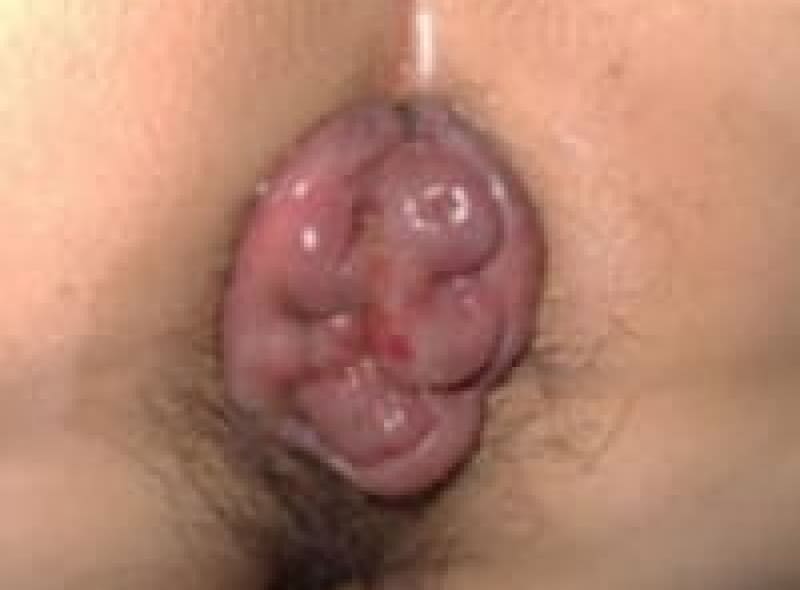
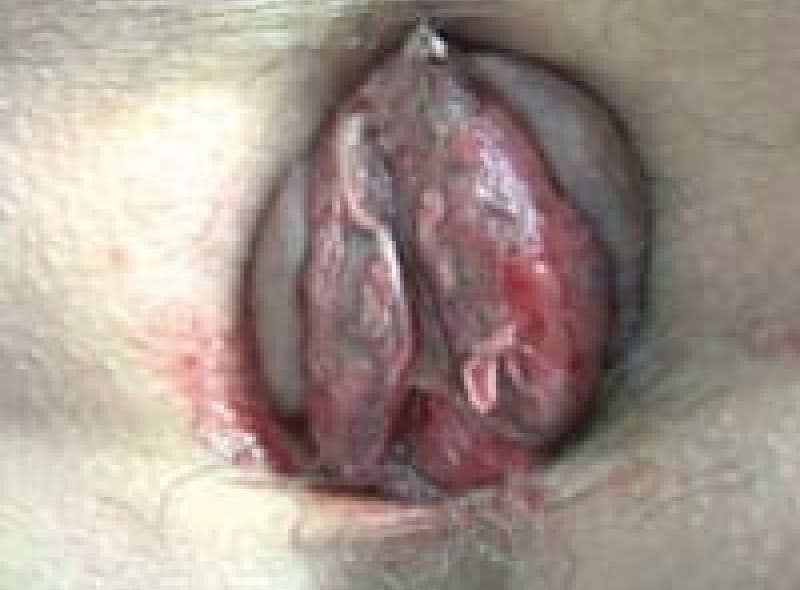
排便の時に脱出し、自然には戻らないが手で戻すことが出来る状態です。排便習慣の改善と薬物治療ですが、嵌頓痔核に成らないうちに、ALTA注四段階硬化療法や切除手術を勧めています。
-
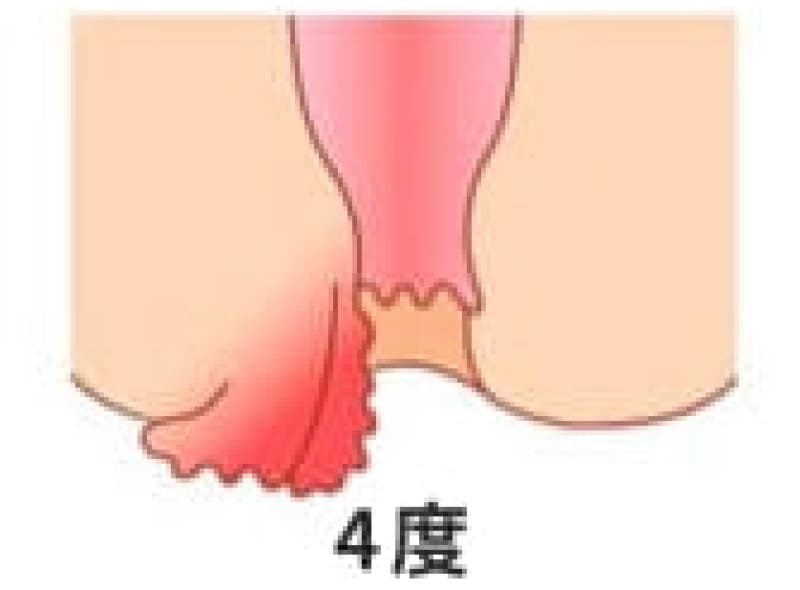
4度内痔核
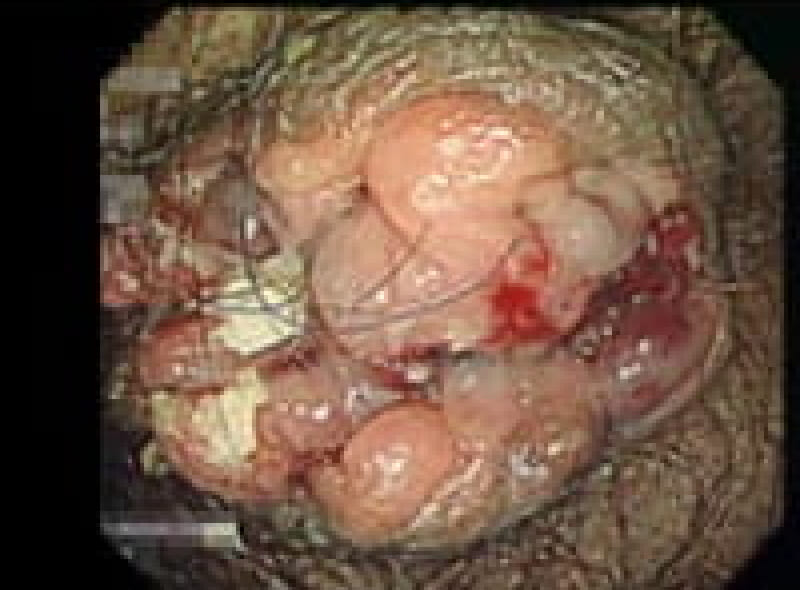
常に脱出しており手で戻しても戻らない状態で、排便習慣の改善と薬物療法、症状で手術します。
上記のように、内痔核の多くは薬と排便習慣の改善で治ります。
薬・排便習慣改善の保存的治療で改善しないものは注射による硬化療法やゴム輪結紮術、結紮切除術と選択して行きます。
結紮切除術
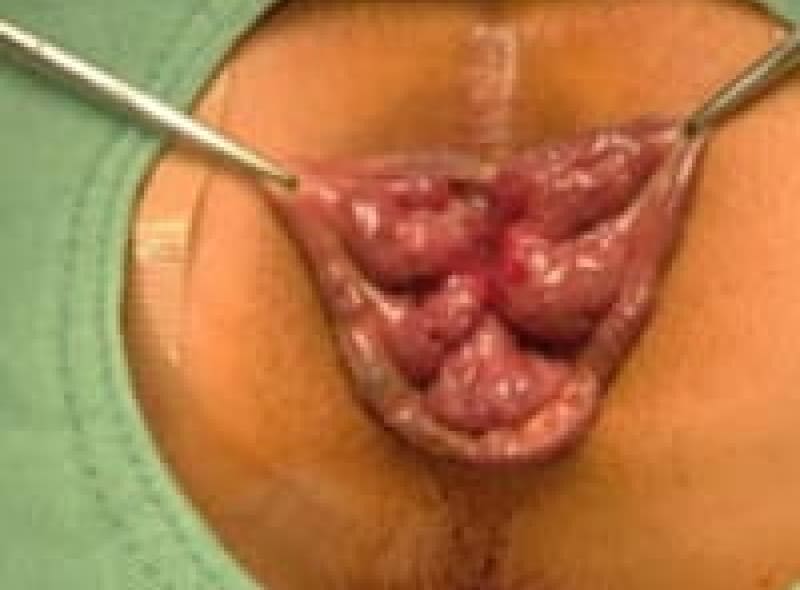
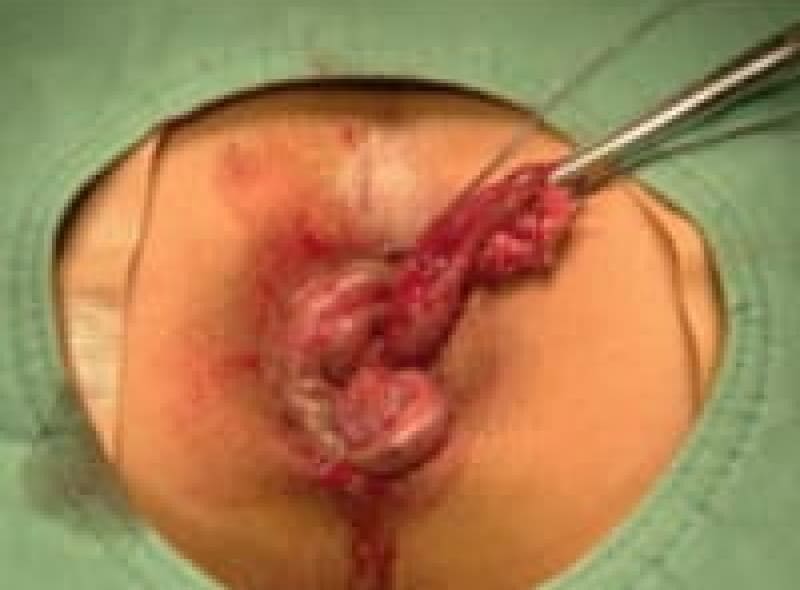
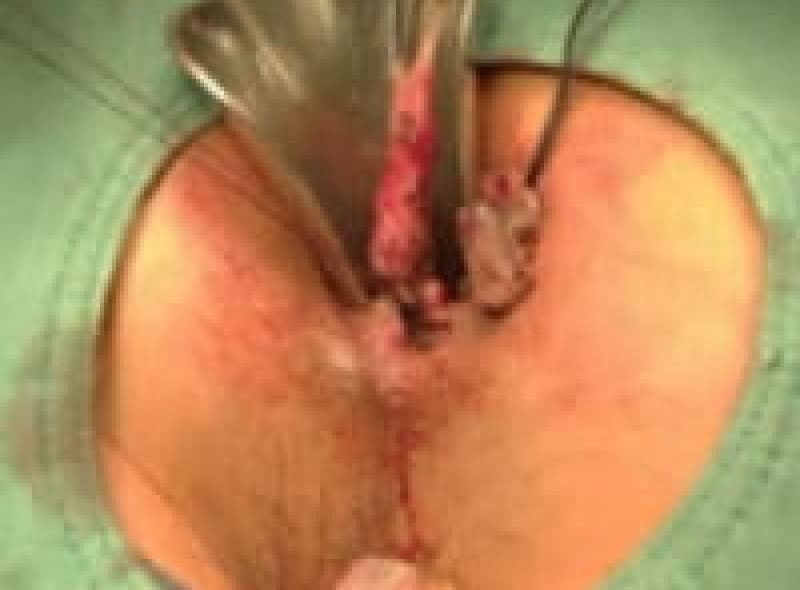
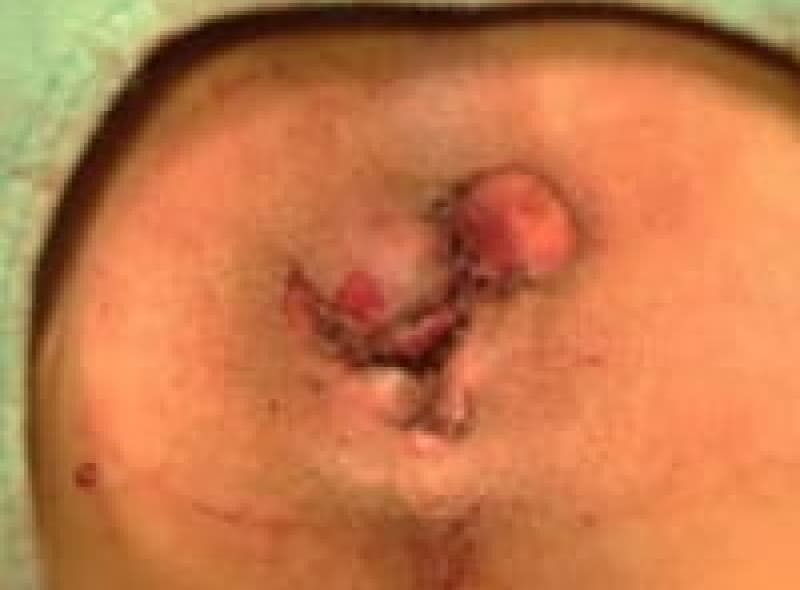
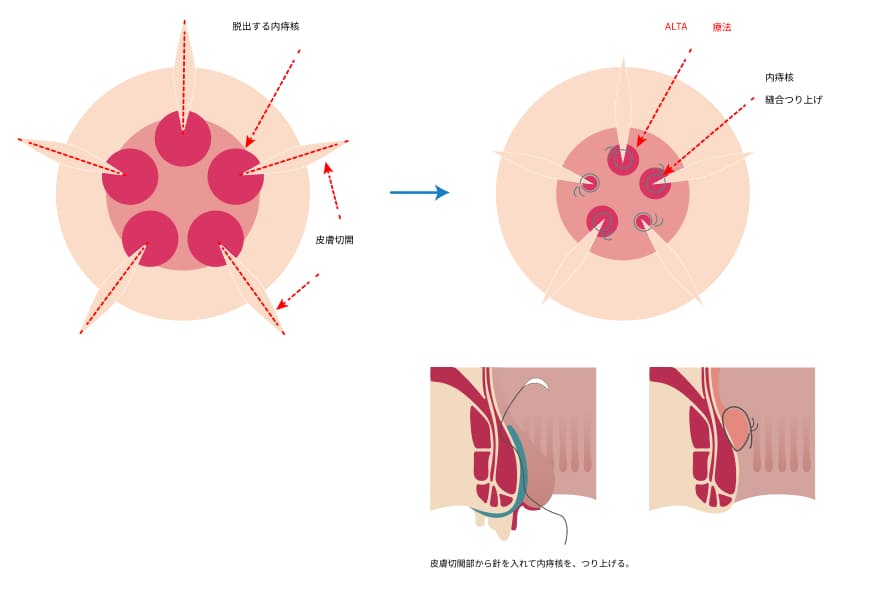
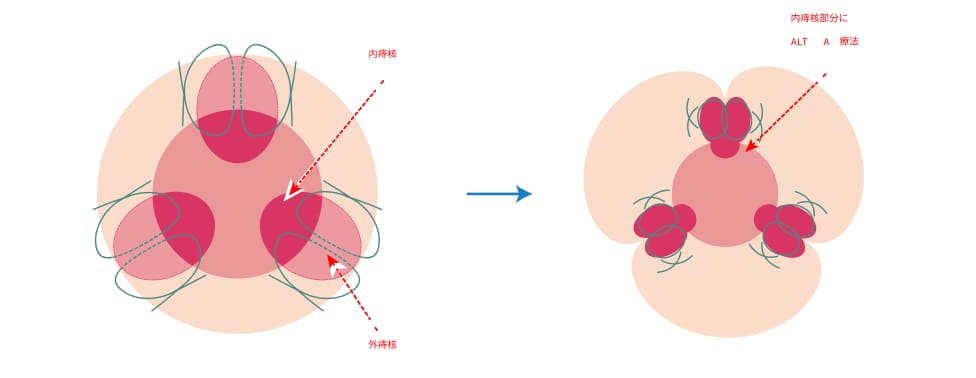
ALTA四段階硬化療法
ALTA注射とは、Ⅱ度Ⅲ度の大きさの内痔核に対して有効成分(硫酸アルミニウム・カリウム水和物)を四段階に注射治療する方法です。注射をすると内痔核は炎症を起こし、2~3か月で線維化して痔核部位が縮小して行きます。痔核に接着剤を注射するような感じでイメージして頂けたら良いと思います。
- 治療期間
- 1日(原則、日帰り手術になります。)
- 回数
- 1回 (翌日再診が必要です。)
- 費用
- 23,000円(税込)
(翌日の再診料850円を除く)
今や内痔核手術の第1選択にALTA4段階療法になっておりますが、妊婦さんや腎機能の悪い人には使えません。また外痔核や肛門皮膚のたるみのあるものには効果はありません。そこで合併している痔核には、ALTA四段階療法と結紮切除術の併用療法を行います。
ALTA硬化療法併用療法の名称(内痔核治療法 研究会で決定)
ALTA注射とは、Ⅱ度Ⅲ度の大きさの内痔核に対して有効成分(硫酸アルミニウム・カリウム水和物)を四段階に注射治療する方法です。注射をすると内痔核は炎症を起こし、2~3か月で線維化して痔核部位が縮小して行きます。痔核に接着剤を注射するような感じでイメージして頂けたら良いと思います。
-
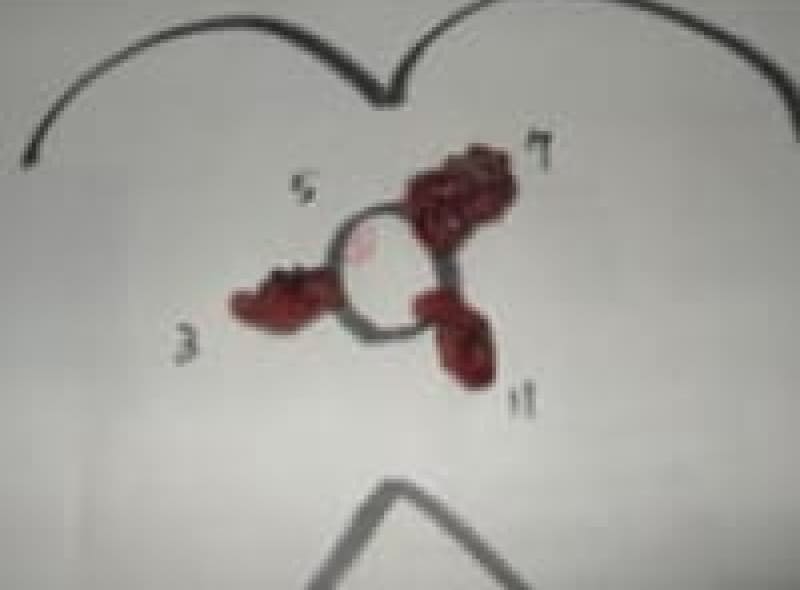
1.治療法の部位が異なる併用療法

【LE+A】
(赤)内痔核の1ヶ所切除と、(青)2ヶ所 四段階硬化療法の併用したものです。
7時方向の結紮切除術:LE(Ligation & Excision)
3時と11時方向のALTA硬化療法:A -
2.同一部位の内痔核と外痔核の治療法が異なる併用療法
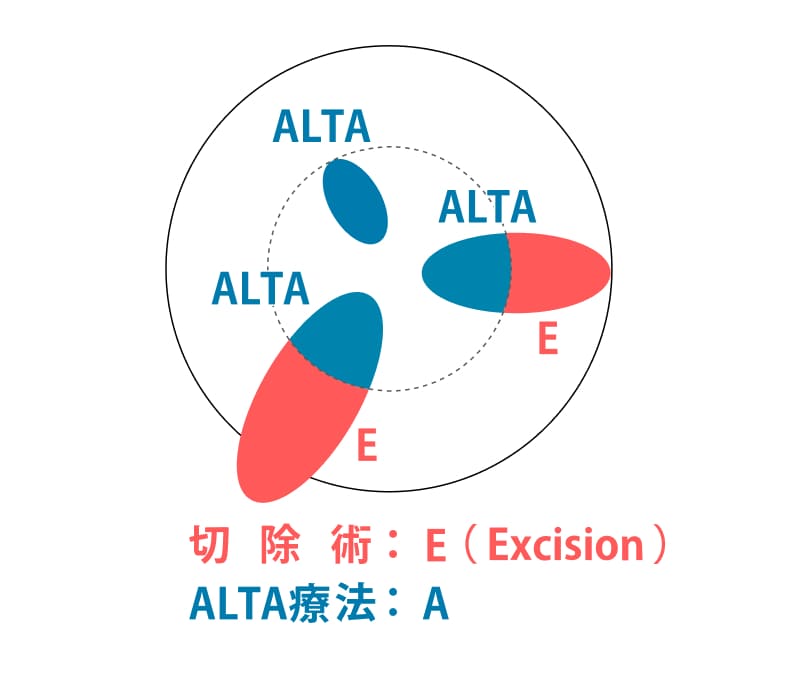
①外痔核切除(E)先行の場合
【E・A】
3時、7時方向の外痔核を先に切除して後から、ALTA硬化療法を行う
②ALTA療法(A)先行の場合
【A・E】
3時、7時、11時方向の内痔核にALTA硬化療法を行って、後で3時、7時方向の外痔核を切除する -
2-2.外痔核切除(E)の分類
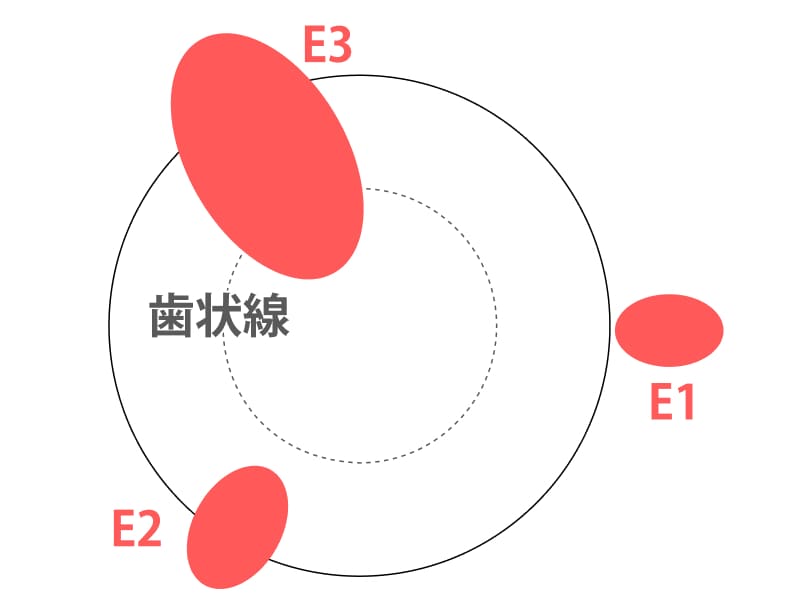
外痔核切除(E)をさらに詳しく
E1:切除が肛門縁より外側
E2:切除が歯状線に及ばない
E3:切除・剥離が歯状線を超えるもの(歯状線までを含む)外痔核切除:E(Excision)
3.ACL法(Anal cushion Lifting)とALTA併用
[ACL・A または A・ACL](ALTA療法:A)
外痔核切除(E)をさらに詳しく
※1 内痔核ACLとは、内痔核を切除せずにゆるんで脱出する、内痔核を直腸のもとの位置につり上げ固定する手術
【ACL・A】…ACLを先行させて後にALTA硬化療法をする手術
【A・ACL】…ALTA硬化療法を先行させてACLを後から行う手術
4.分離結紮術とALTAとの併用
[ACL・A または A・ACL](ALTA療法:A)
(分離結紮は古典的名称である為、行為が分割なので分割結紮と呼ぶ方が好ましい)
【L・A】…※2 分離結紮術(L)を先行させて、後からALTA硬化療法を行う
【A・L】…ALTA硬化療法を先行させて、もどらない痔核を分離結紮する
ALTA療法:A
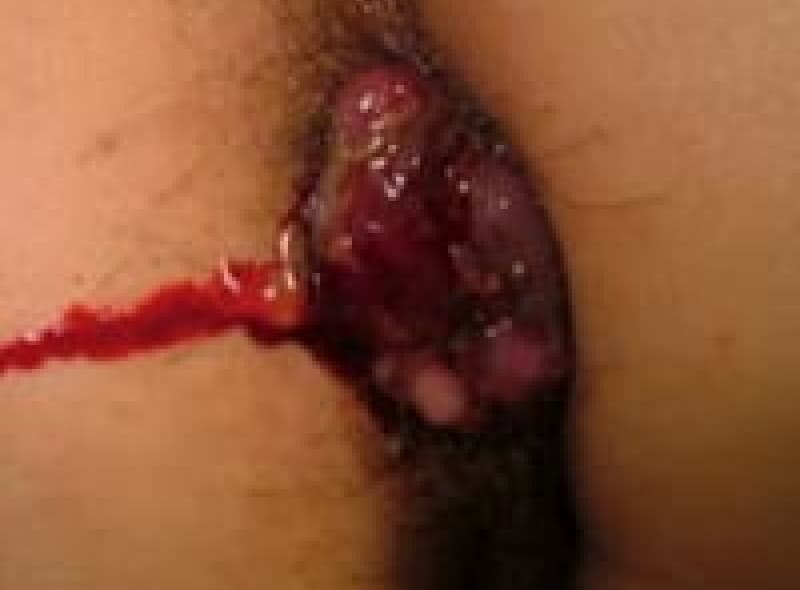
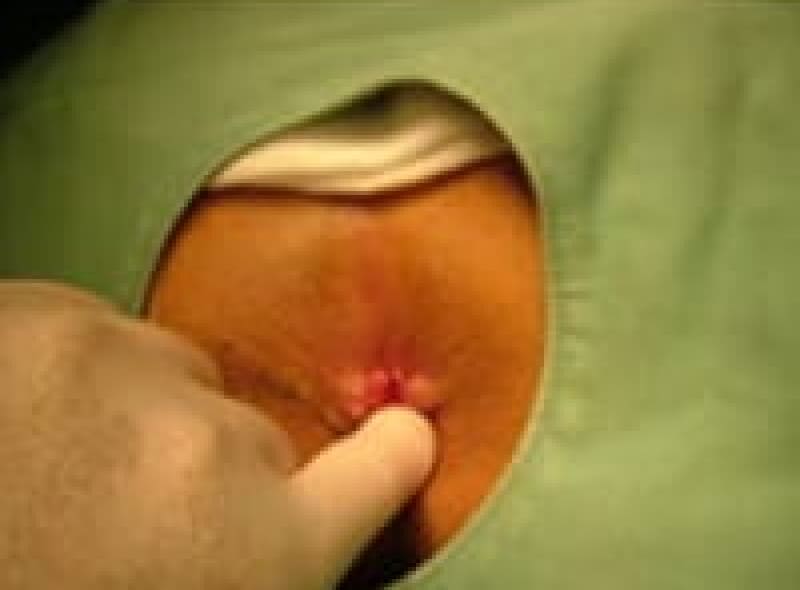
嵌頓痔核
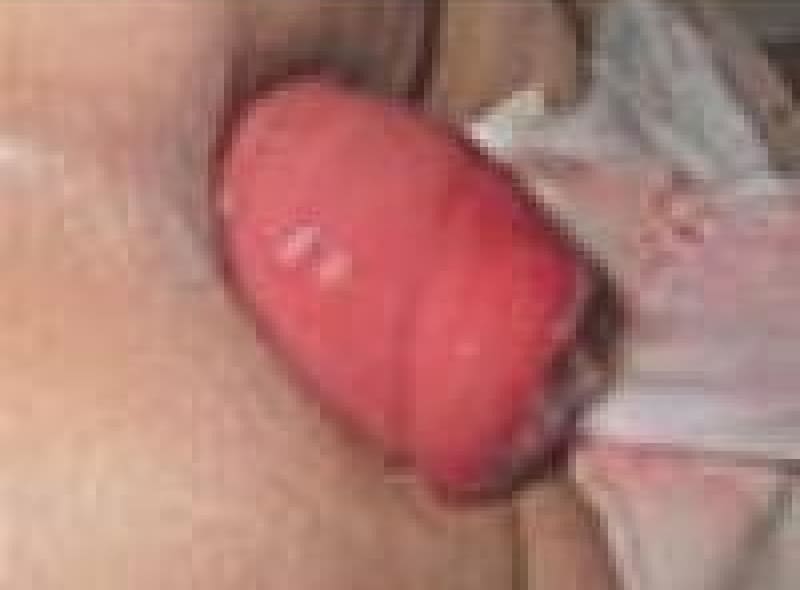
今まで出ては押し込んでいた「いぼ痔」が急に激しい痛みで戻らなくなったら嵌頓痔核が考えられます。緊急処置が必要です。
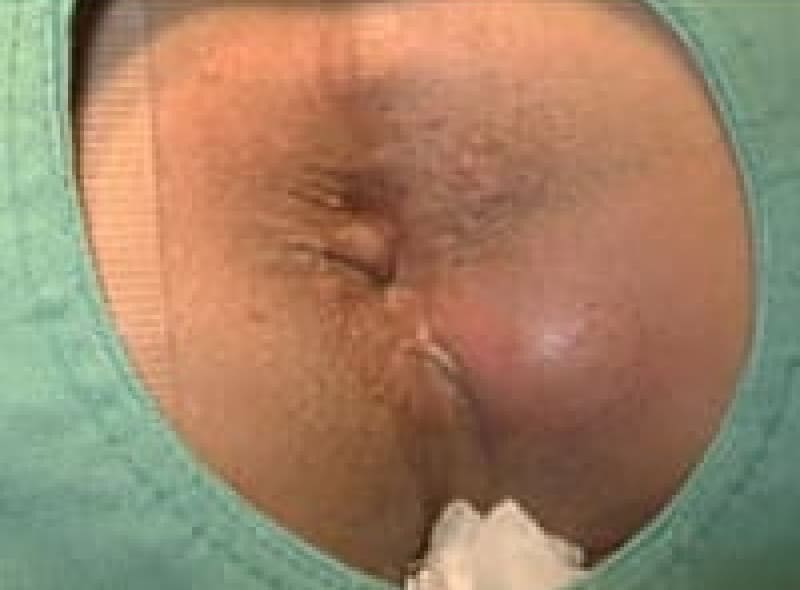
血栓性外痔核
力んだり重い荷物を持った後、肛門に痛い膨らみが出来たら血栓性外痔核です。
スキンタッグ

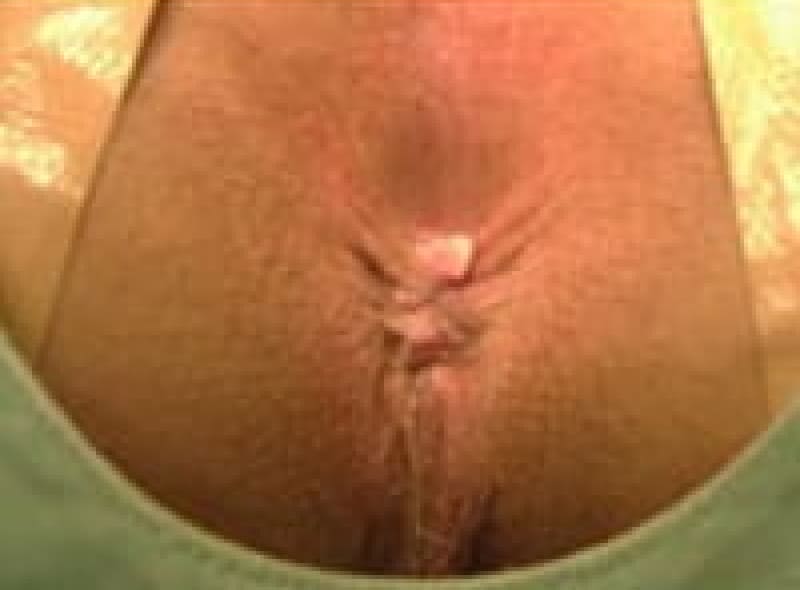
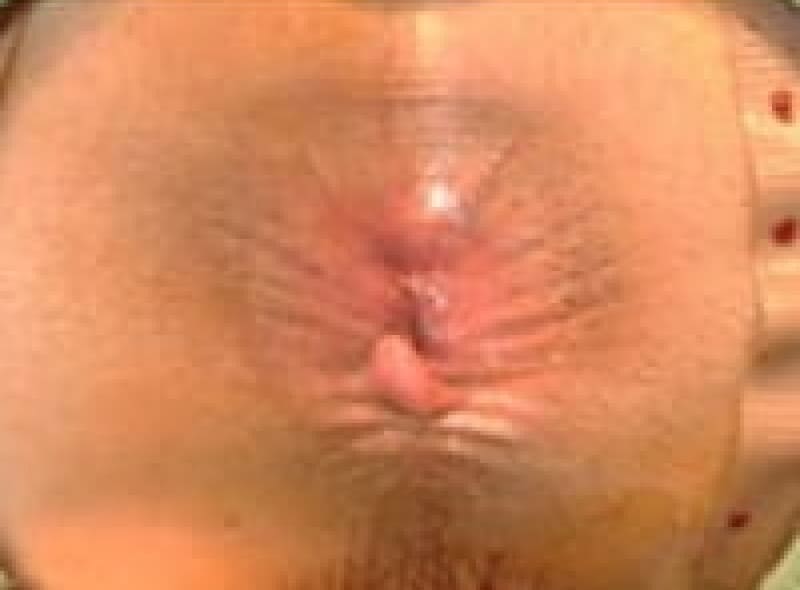
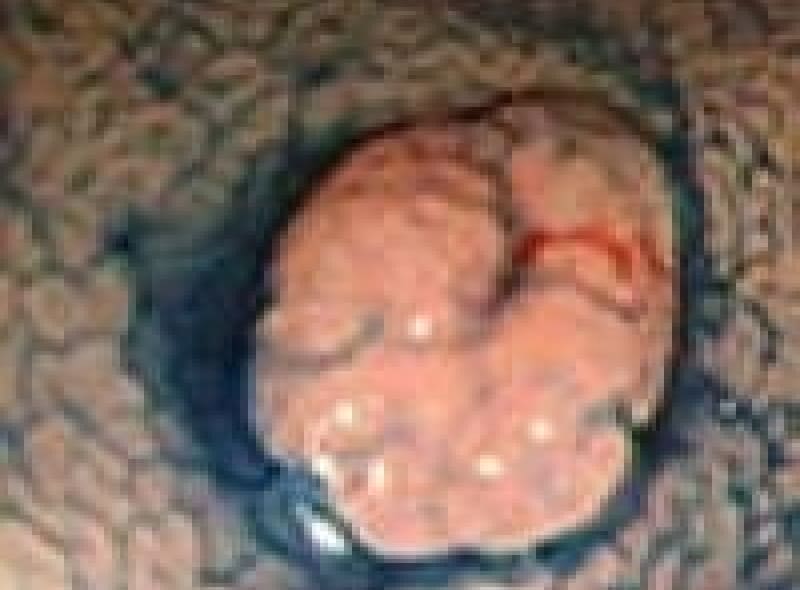
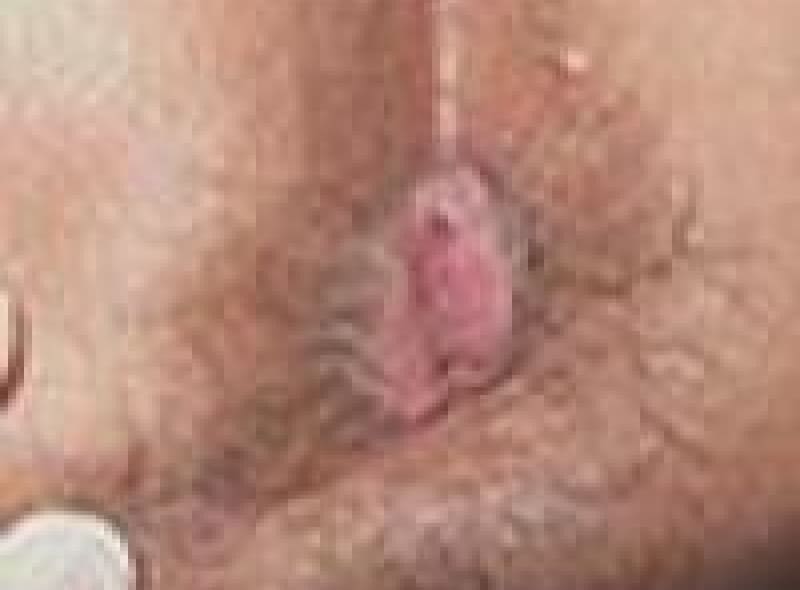
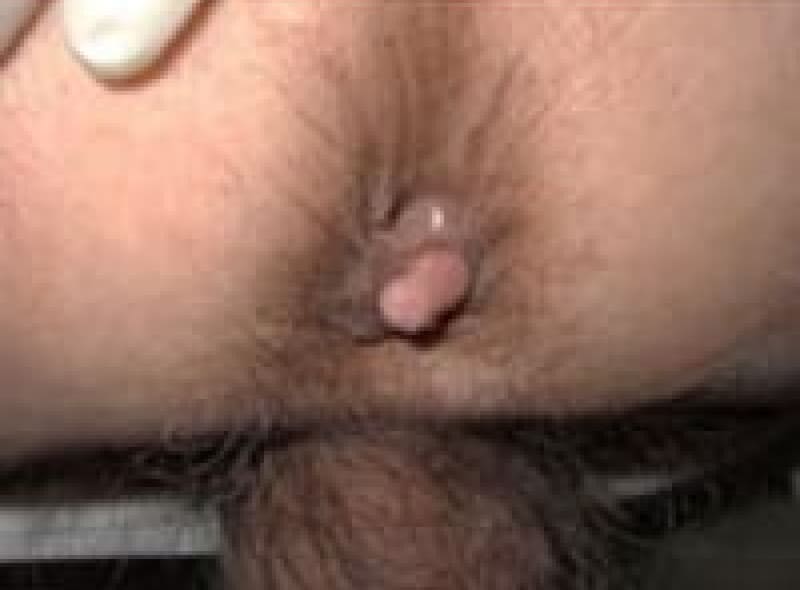
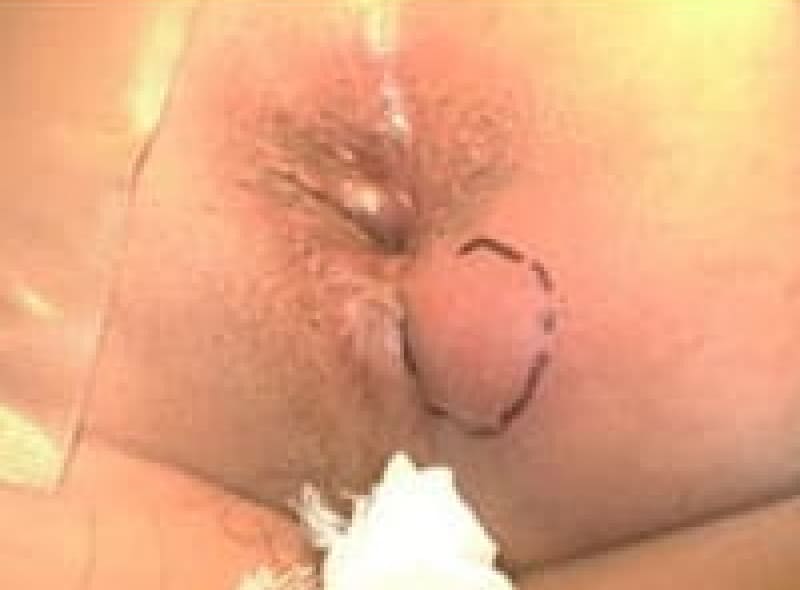
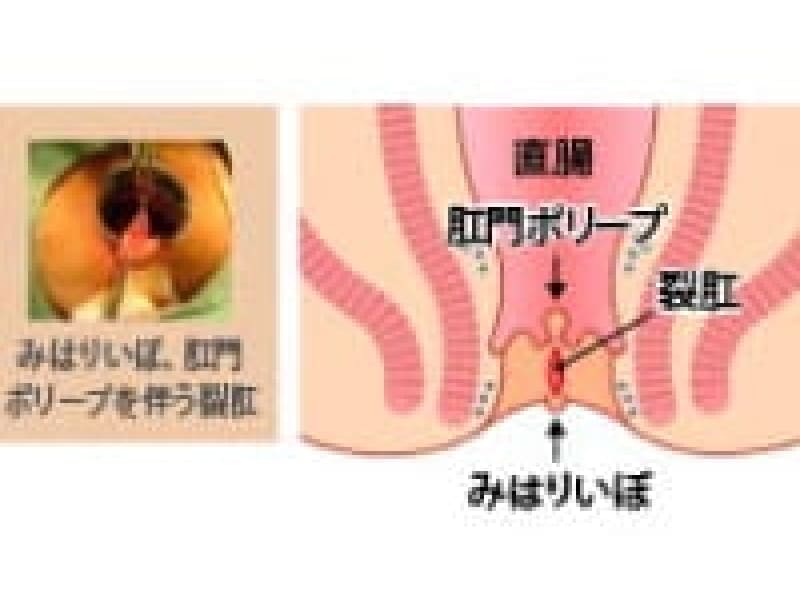
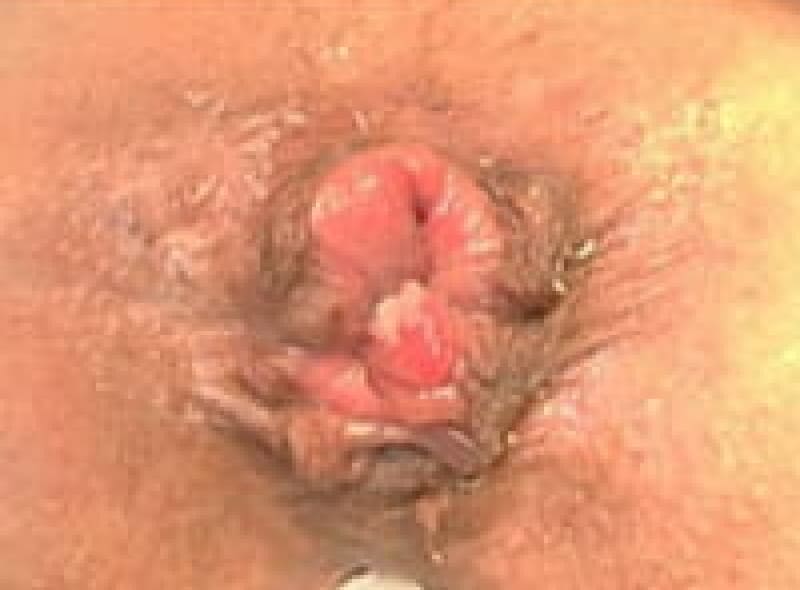
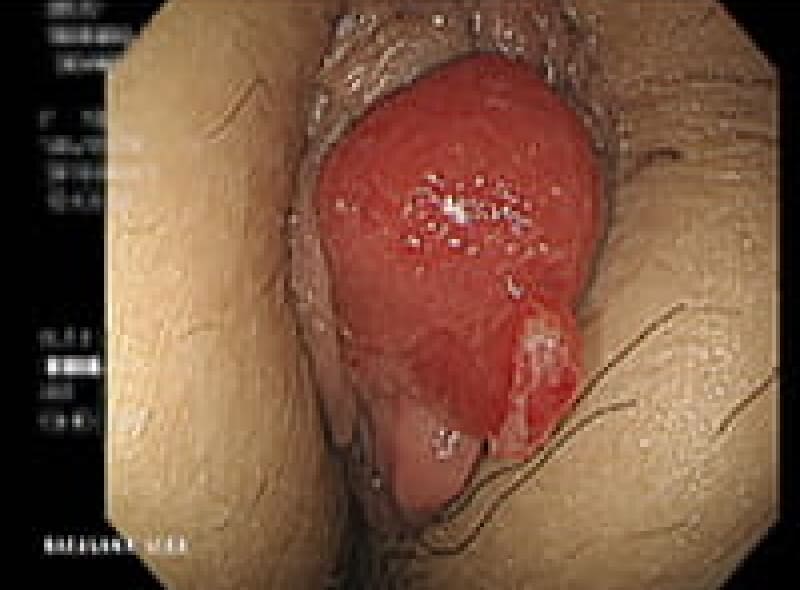
肛門ポリープ
直腸と肛門管の境にある歯状線の肛門乳頭が悪い排便習慣で負担が掛かり、肥大してきたものです。大きくなれば恥ずかしく長い間1人で悩まれている女性患者様もおられます。お早めにご相談ください。
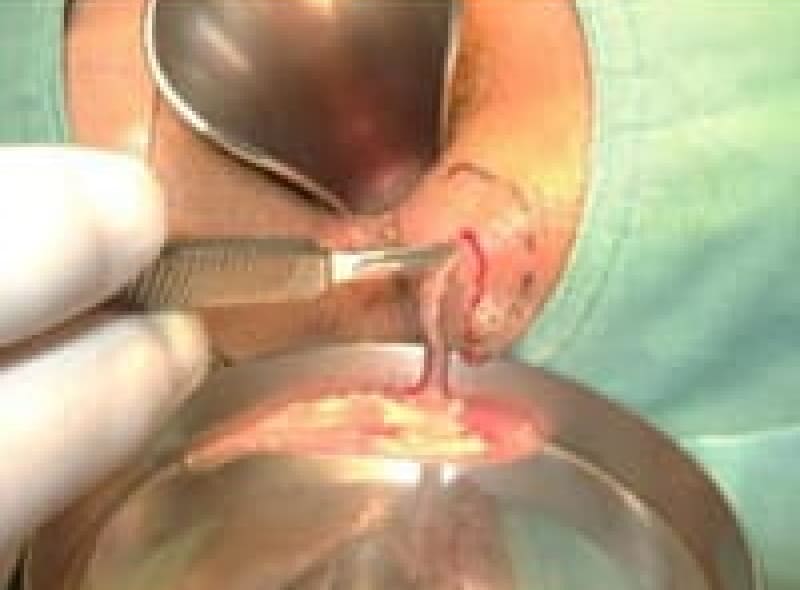
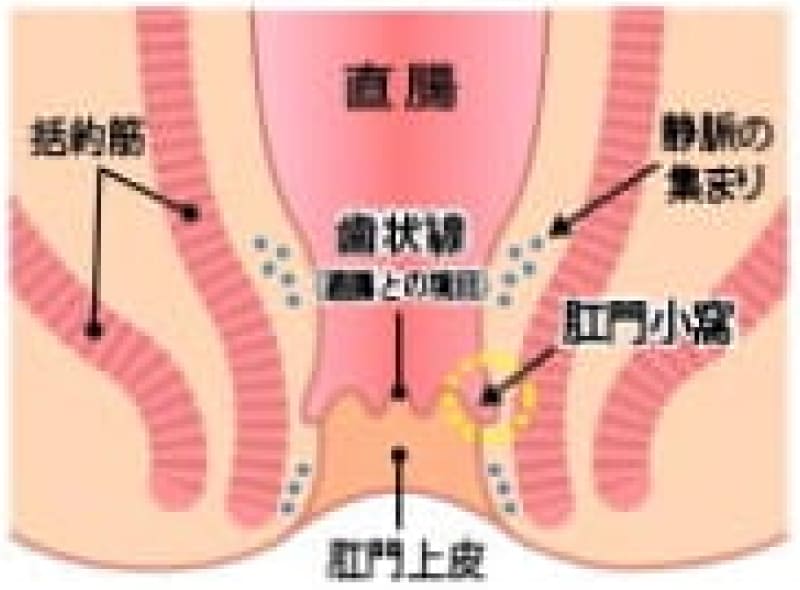
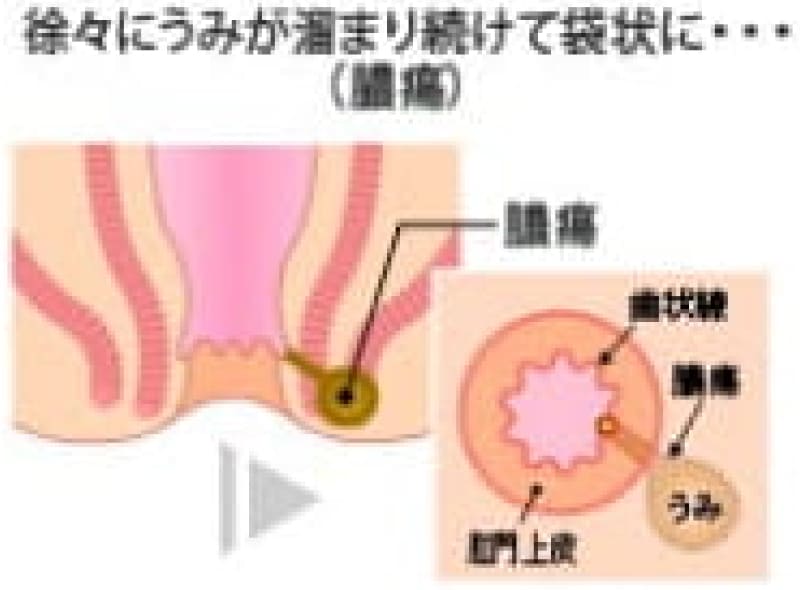
肛門周囲膿瘍
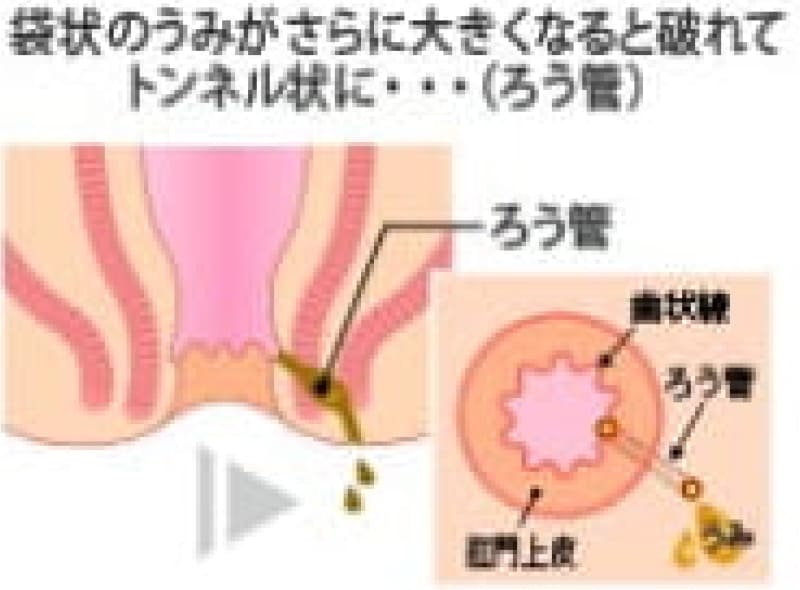
ズキンズキンうずく痛みがだんだん強くなって来たなら、肛門内の肛門陰窩(肛門小窩)と言うくぼみから肛門管が感染して膿が溜って来た状態で肛門周囲膿瘍と言います。膿が外に破れて瘻管(ろうかん)が出来れば痔瘻(じろう)です。
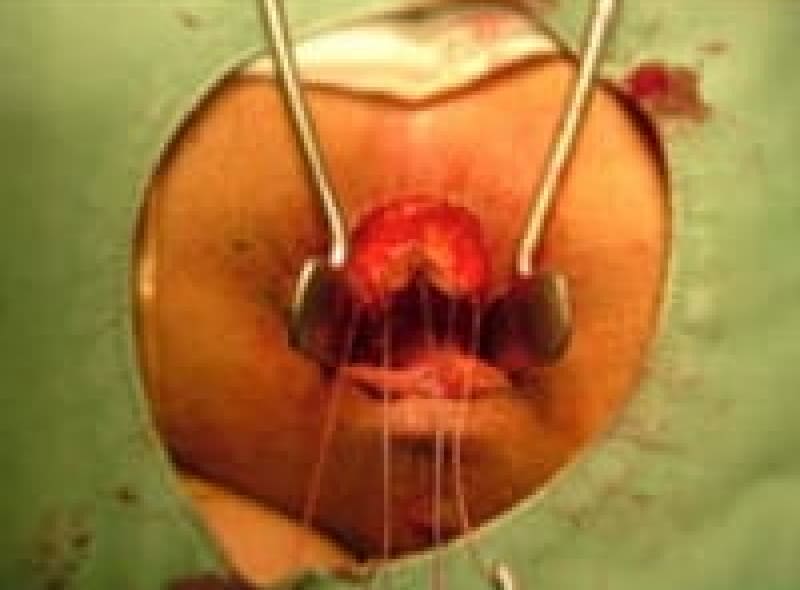
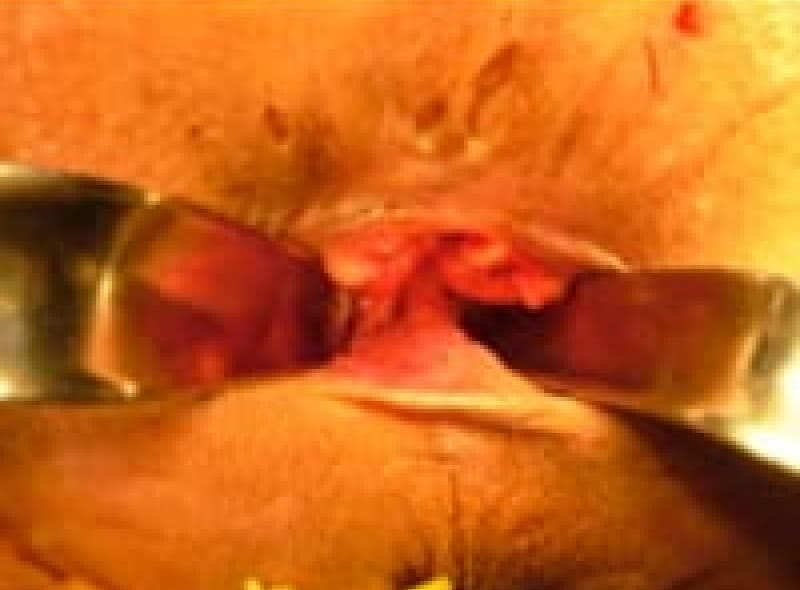
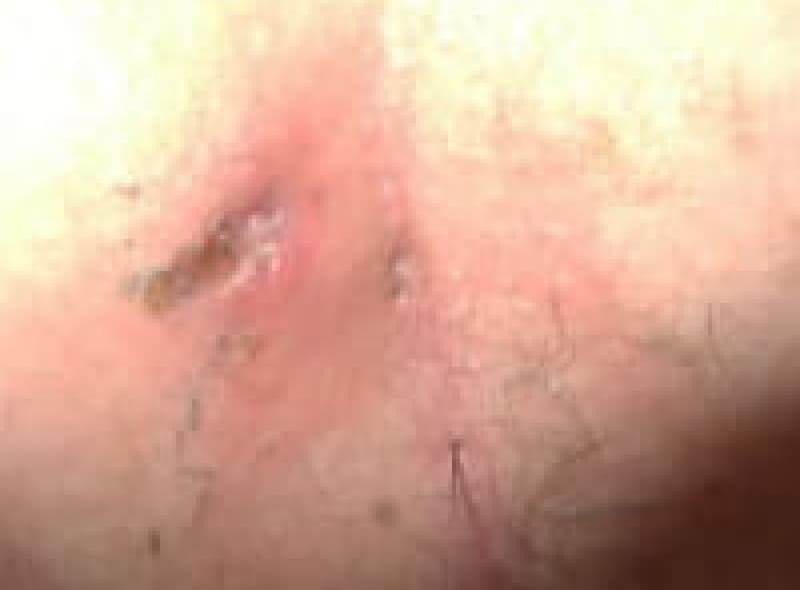
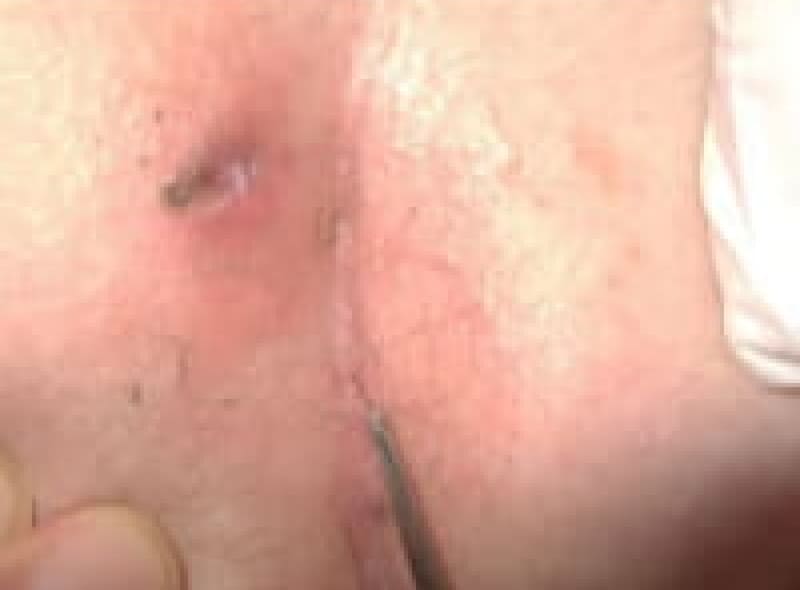
痔瘻 (あな痔)
肛門周囲膿瘍が破れて直腸内と皮膚にトンネルが出来たものを痔瘻と言います。痔瘻は根治手術が必要です。痔瘻を10年以上放置していると痔瘻癌が発生することがあります。
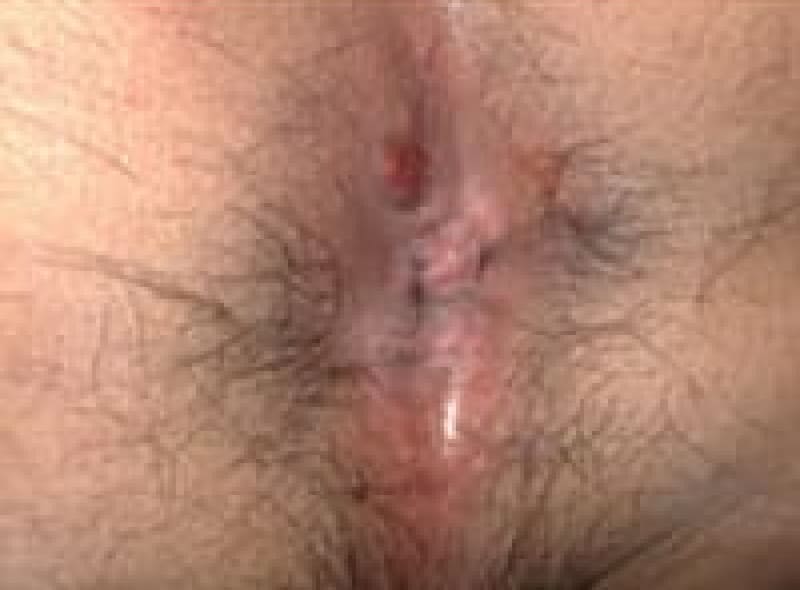
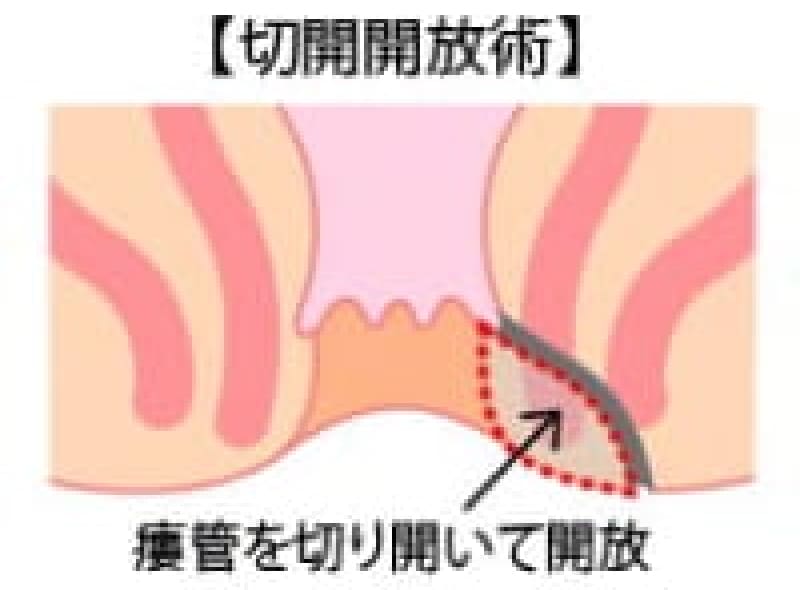
痔瘻治療法・・・切開開放・括約筋温存・シートン法という術式があります。
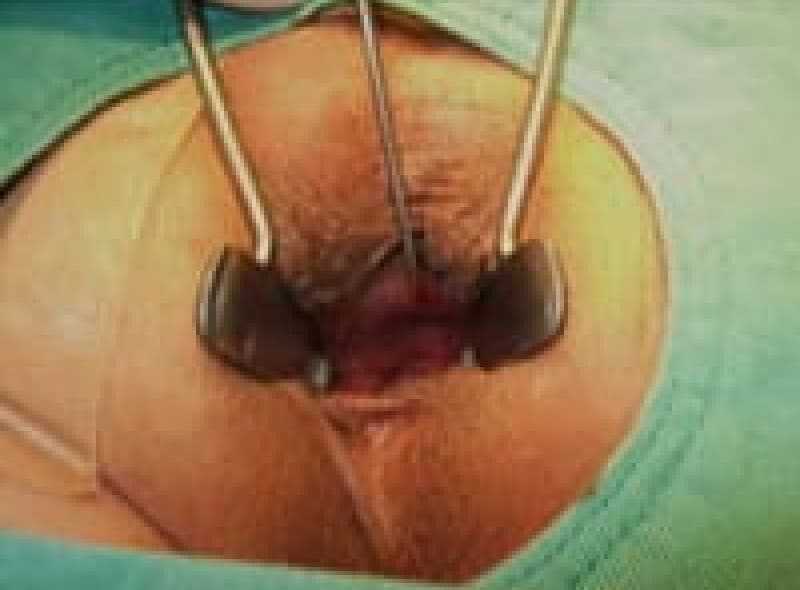
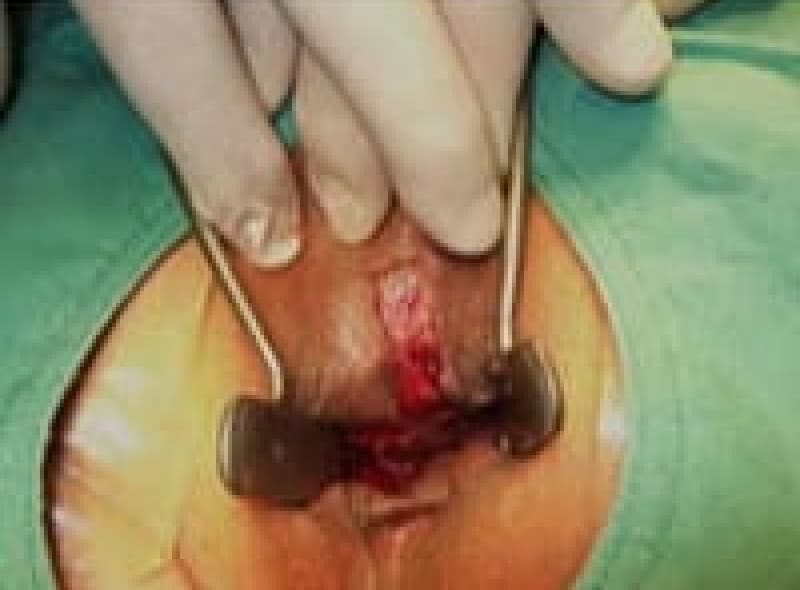
切開開放術
痔瘻で出来たトンネルを切って開いてしまいます。根治性の高い治療ですが、術後の安静と創出血など注意が必要です。
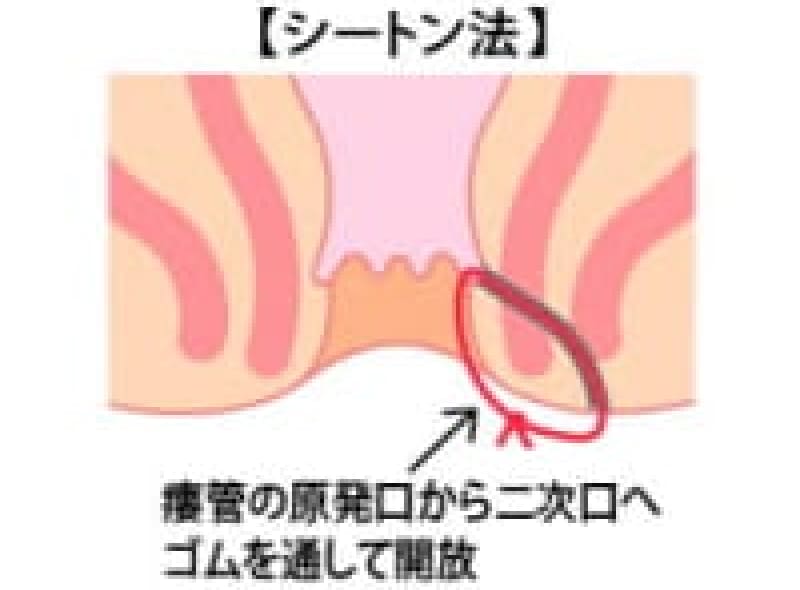
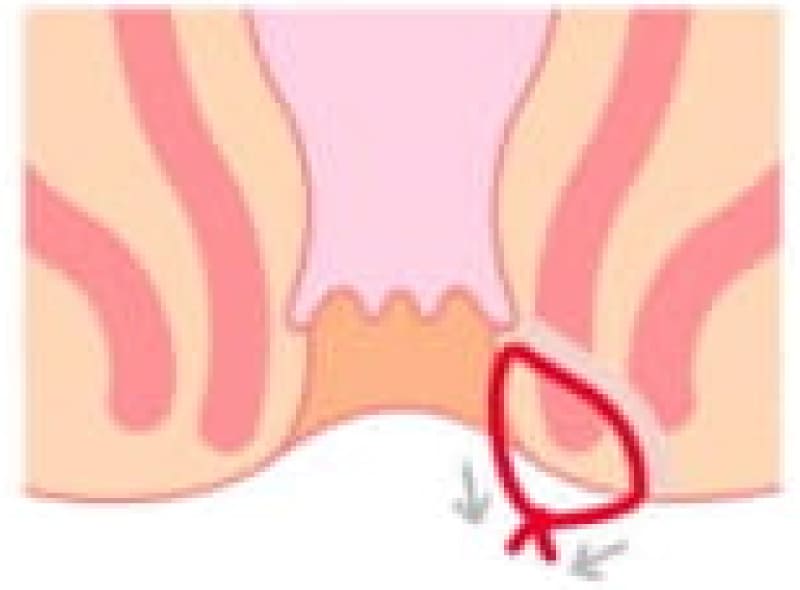
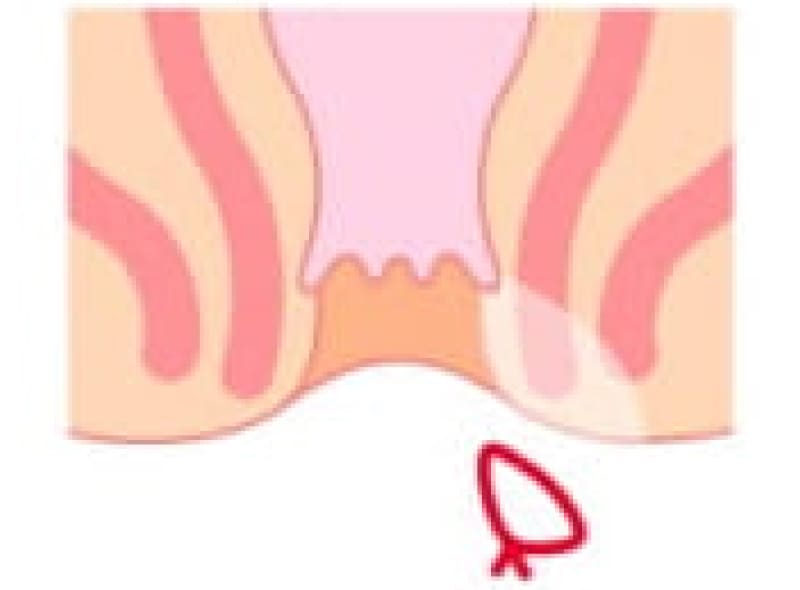
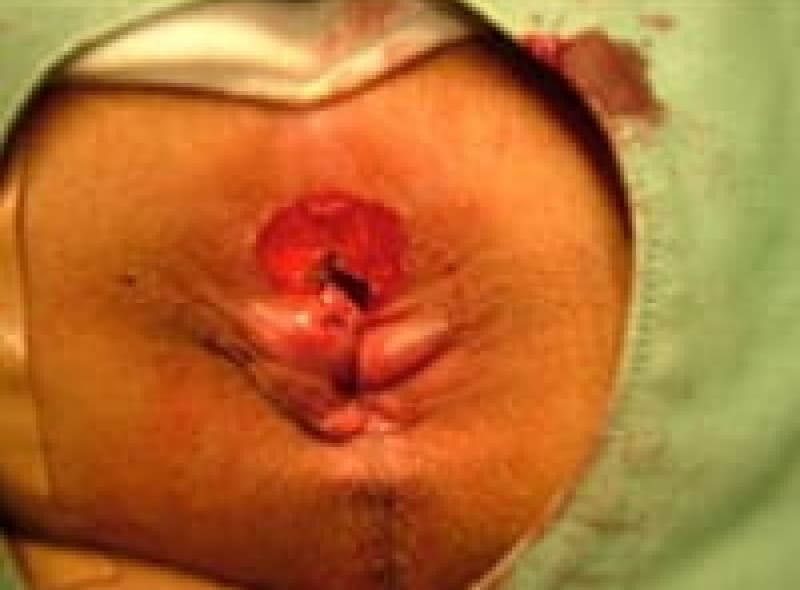
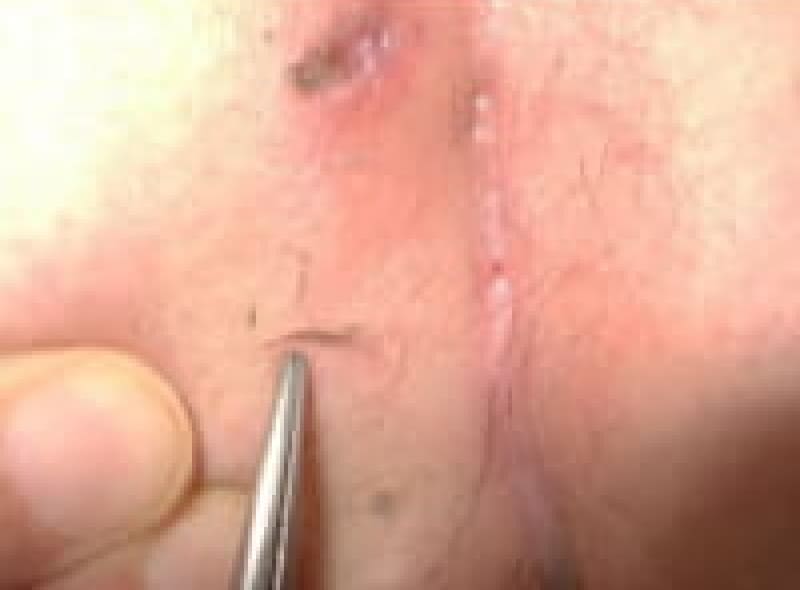
シートン法
シートン法という術式は、痔瘻のトンネルにアラビアゴムを通してアラビアゴムの腐食作用と弾力性を利用してゆっくりゴムを締めながらトンネルを皮膚の方向に浮かせながら奥から治しながらトンネルを切っていく方法です。時間はかかりますが、手術侵襲が少なく肛門の変形も少なく安静期間が少なくて済みます。
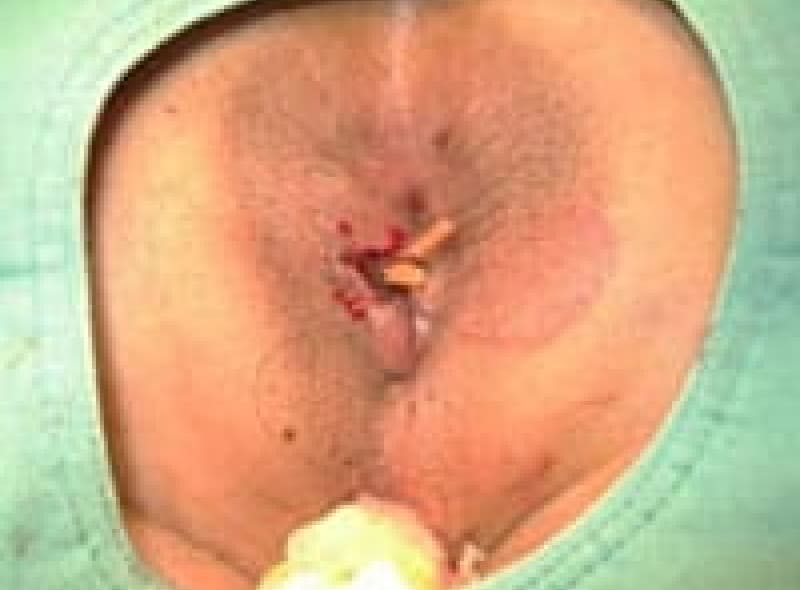
シートン術後の様子
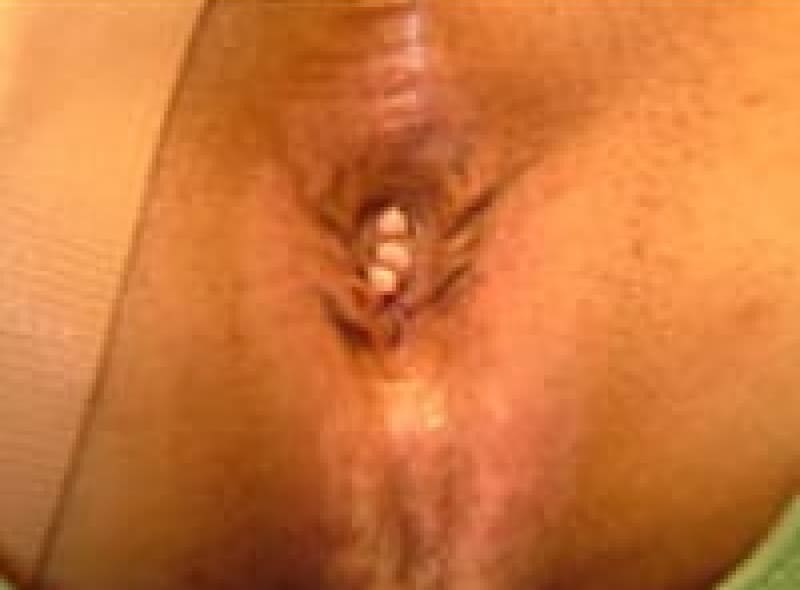
裂肛
一番多いのは裂肛(きれ痔)です。硬い便を力んで排便するために肛門が切れて痛みが出た状態です。出血を伴います。長引きこじらすと肛門狭窄になります。
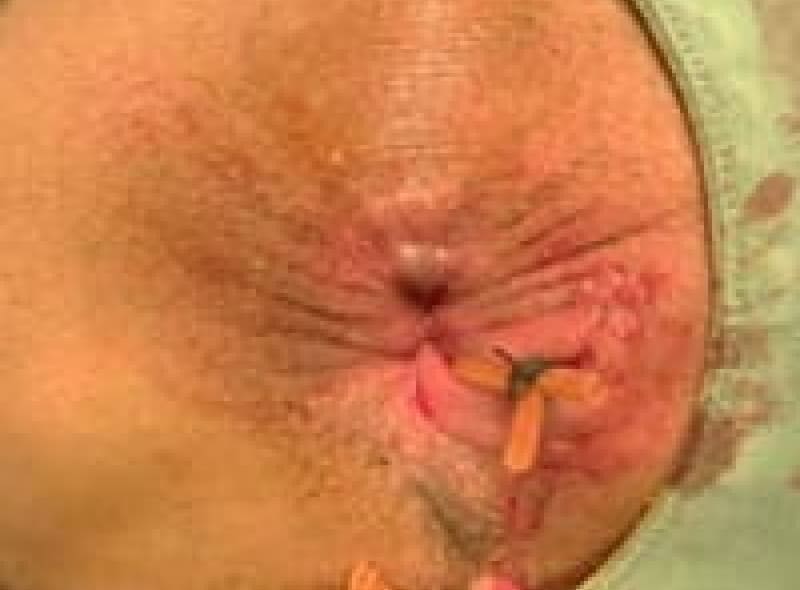
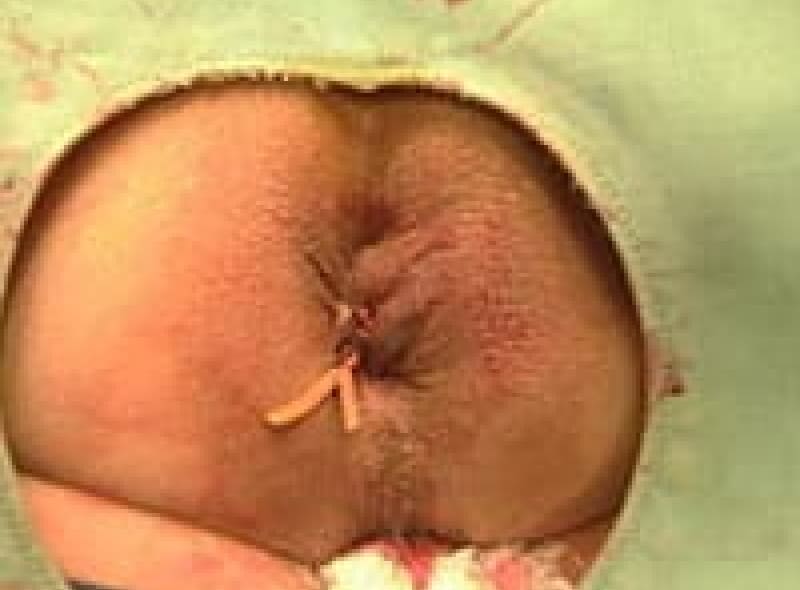
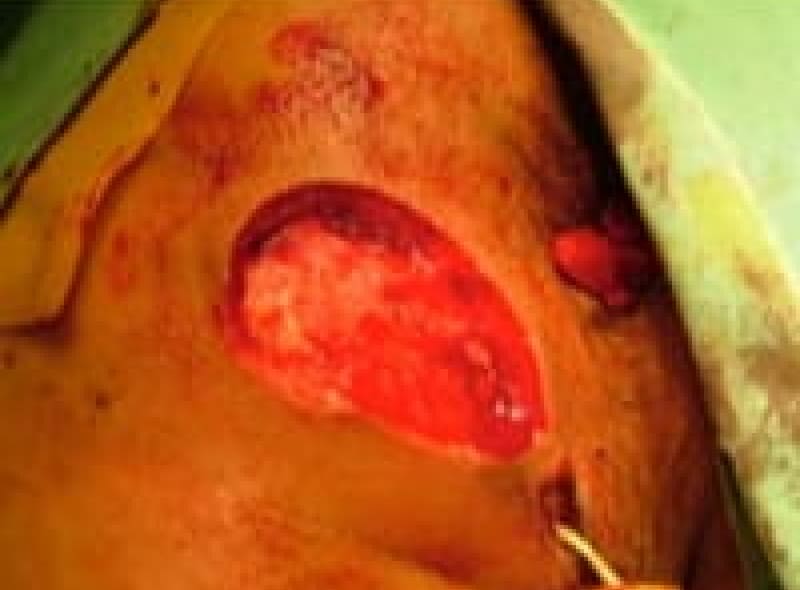
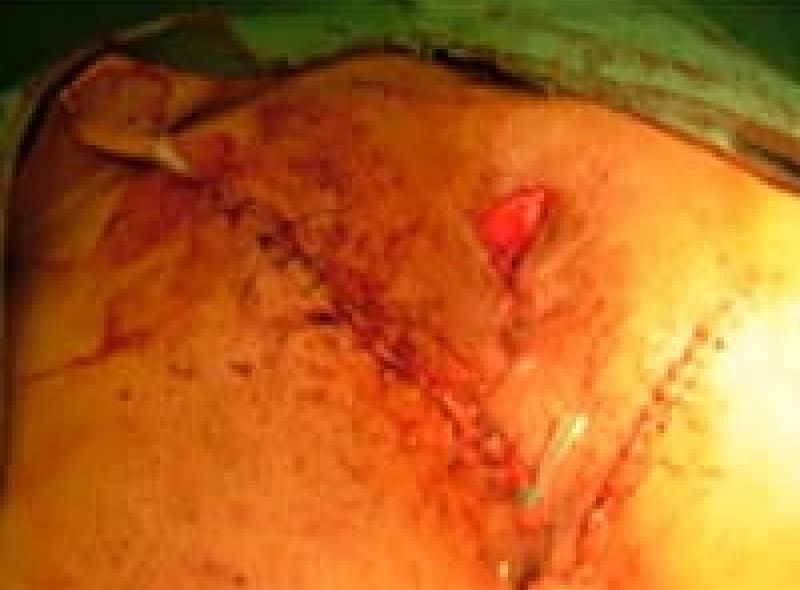
裂肛(切れ痔)は肛門上皮が硬い便などで裂けたため、痛みと出血があります。排便コントロールと薬で多くは治療はできます。排便時に痛みが強く肛門括約筋が痙攣を起こしている場合は麻酔をして側方括約筋切開術(LSIS)という手術をすることもあります。不十分な治療で切れ痔が潰瘍になり、肛門ポリープ・見張りイボ・肛門狭窄になれば肛門を拡張し形成する皮膚弁移動術(SSG)手術をします。
肛門狭窄形成術 皮膚弁移動術(SSG)
肛門狭窄の手術中の写真
綺麗なおしりになりました
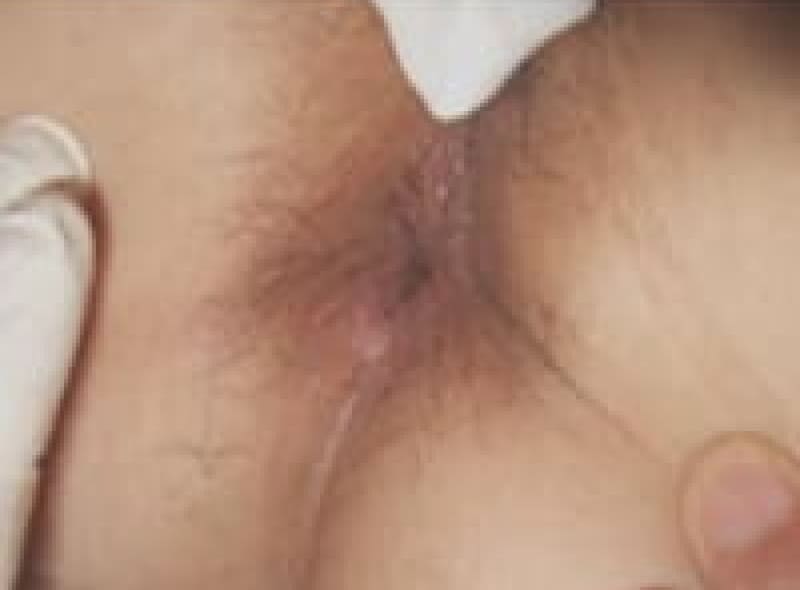
- 治療期間
- 1泊入院
- 回数
- 1回(術後約1ヶ月間通院)
- 費用
- 35,000円(税込)
(術後の通院費は除く)
クローン病肛門病変
膿瘍を形成していればドレナージが必要ですがクローン病の治療が先決です。安易にメスを入れるとクローン病変の痔瘻創は難治に成ります。
直腸脱
直腸壁の支持組織が弱くなって直腸が肛門からストッキングを裏返したように脱出してくる状態です。肛門括約筋のしまりも悪くなった高齢者と若い患者様と治療法を選択しなければなりません。
- 治療期間
- 1泊入院
- 回数
- 1回 術後約1ヶ月間通院
- 費用
- 35,000〜50,000円(税込)
(術後の通院費は除く)
直腸脱の根治性からすると、全身麻酔下にメッシュを使って骨盤内直腸固定術を行います。
しかし肛門括約筋の緩んだ超高齢者の完全直腸脱に対して、当院ではGant-三輪法+Thiersch法(ガントミワ+ティールッシュ法)を行っています。
直腸粘膜脱症候群(MPS)
排便時にいきみの習慣があり、血便、粘血便、肛門部痛の訴えがあります。
粘膜の脱出で、組織学的には平滑筋繊維の粘膜固有層内への浸潤が特徴です。
膿皮症
肛門周囲または、臀部の皮下膿瘍として再燃を繰り返す慢性膿瘍です。60%に痔瘻を合併しています。
毛巣瘻
肛門後方、尾骨上方の臀裂間に膿瘍を形成する疾患です。
後天的に毛髪が皮膚を貫いて発生する疾患であり、毛髪が刺入して感染が生じると皮下組織に膿瘍を形成し自壊を繰り返します。原発瘻管内には毛嚢のない毛髪を認めます。
(肛門疾患の知識 永井書店 引用文献)
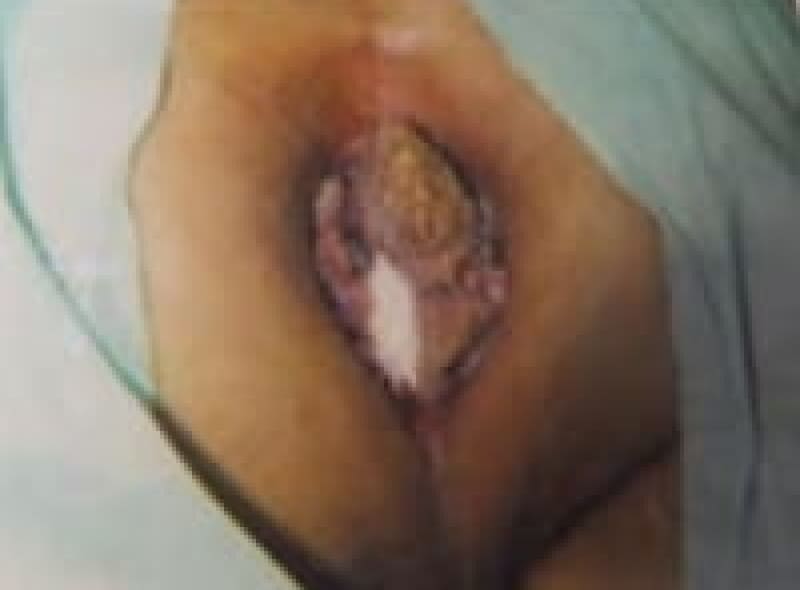
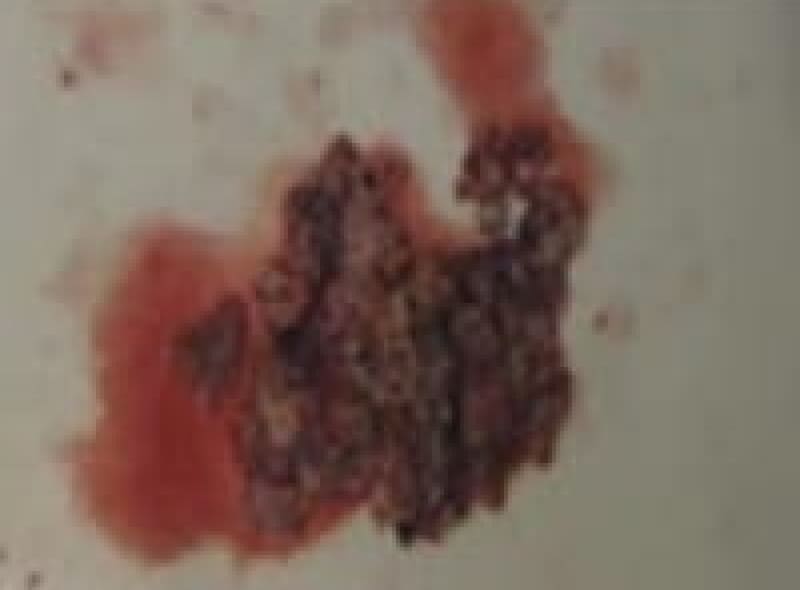
会陰部帯状疱疹
症例は70歳の男性で肛門部痛のために座位困難の訴えで来院されました。
会陰部に帯状の水泡を認めました。
- 治療期間
- 約1ヶ月
- 回数
- 2-4回
- 費用
- 3,000円(税込)
抗ウイルス剤点滴と内服で水泡は痂皮化し、疼痛も軽減。帯状疱疹後神経痛もなく治癒しました。
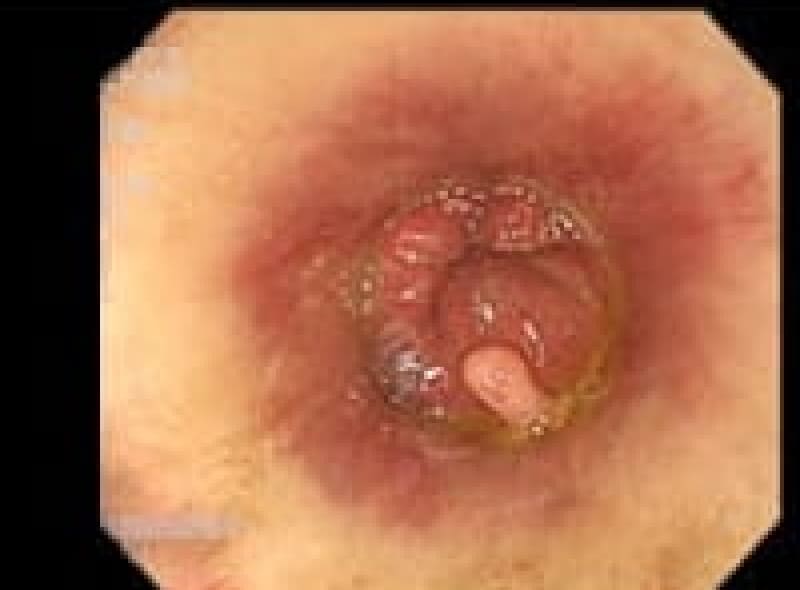
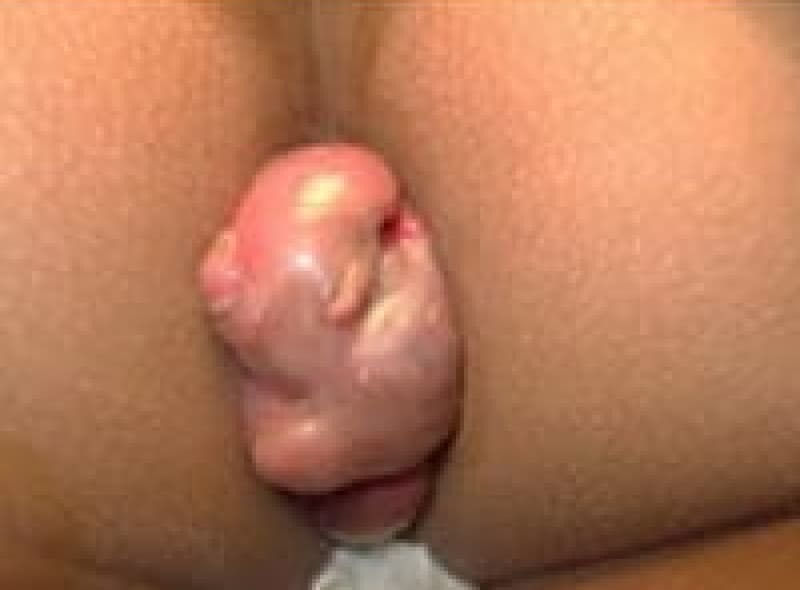
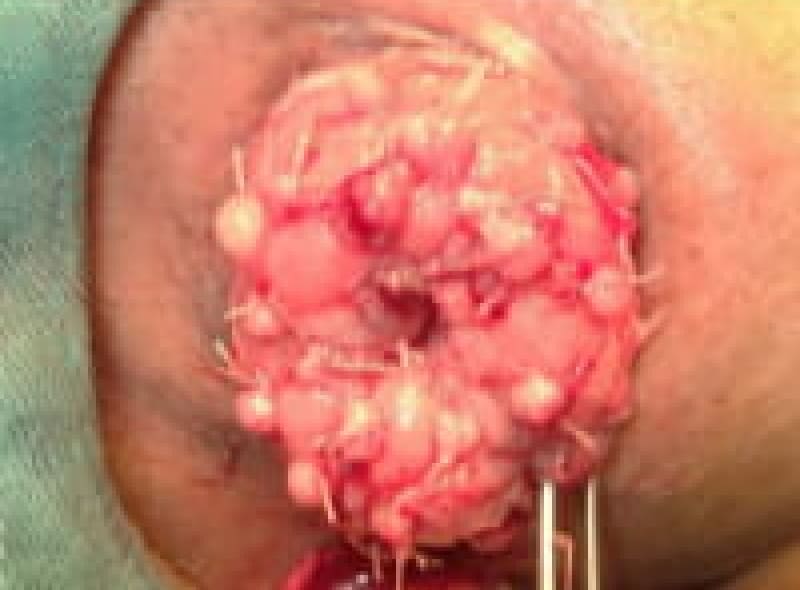
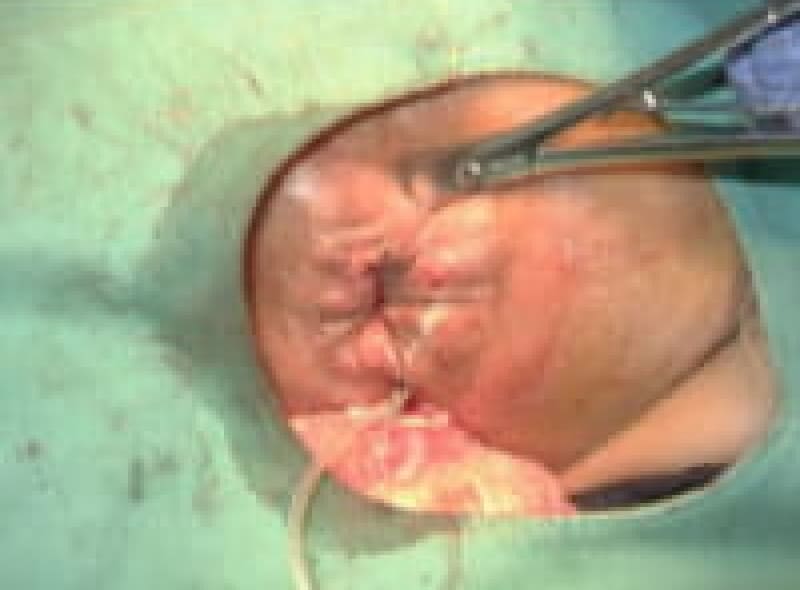
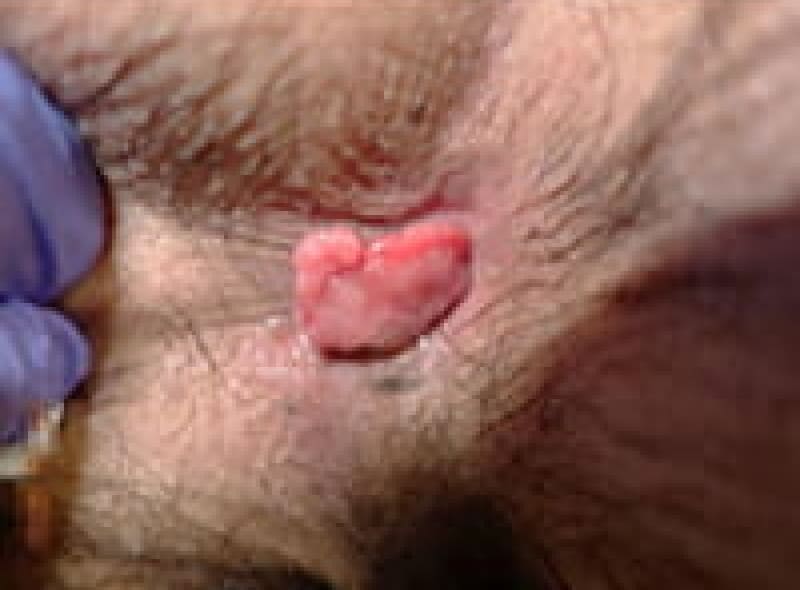
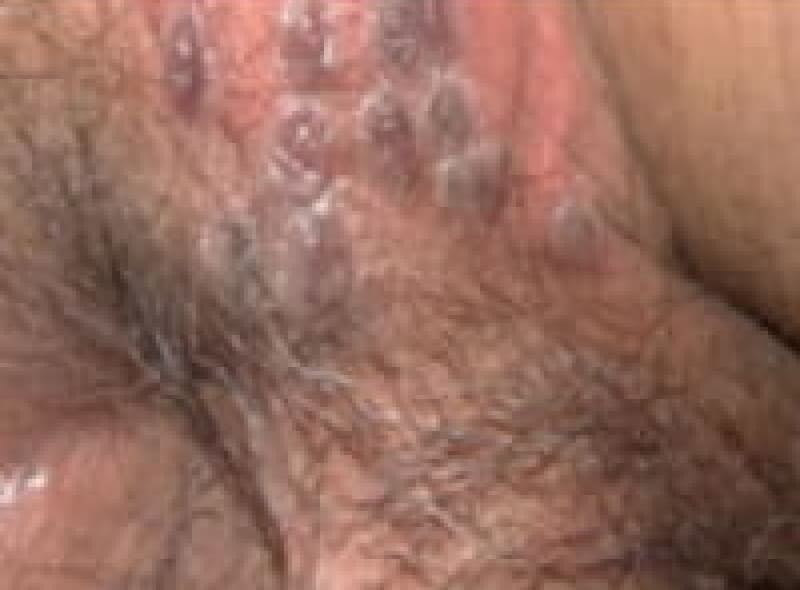
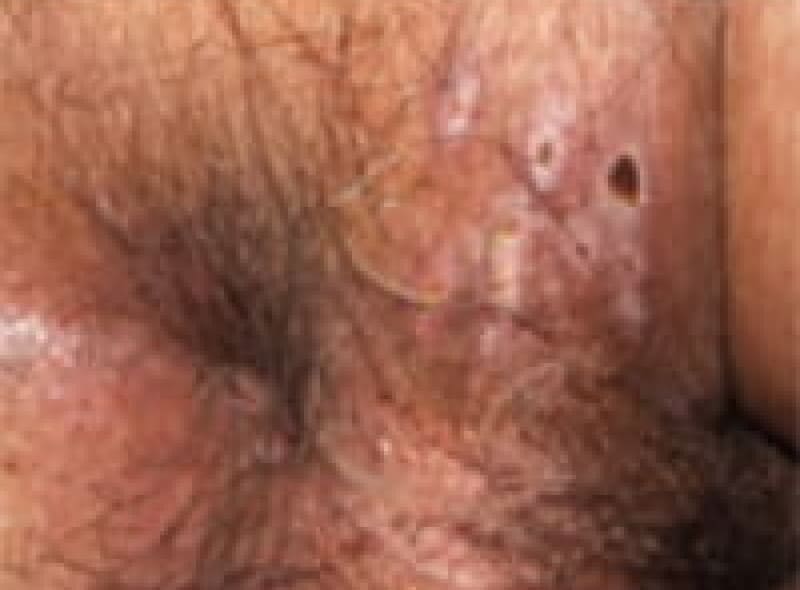
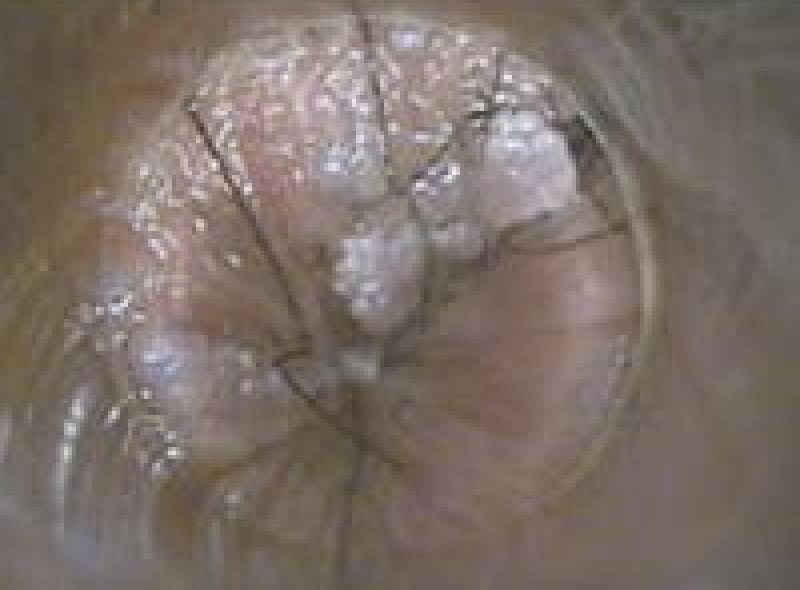
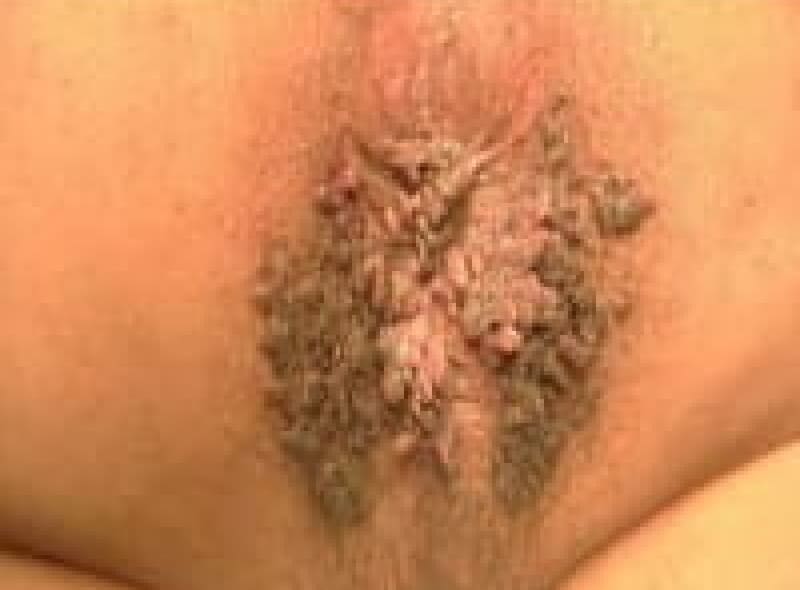
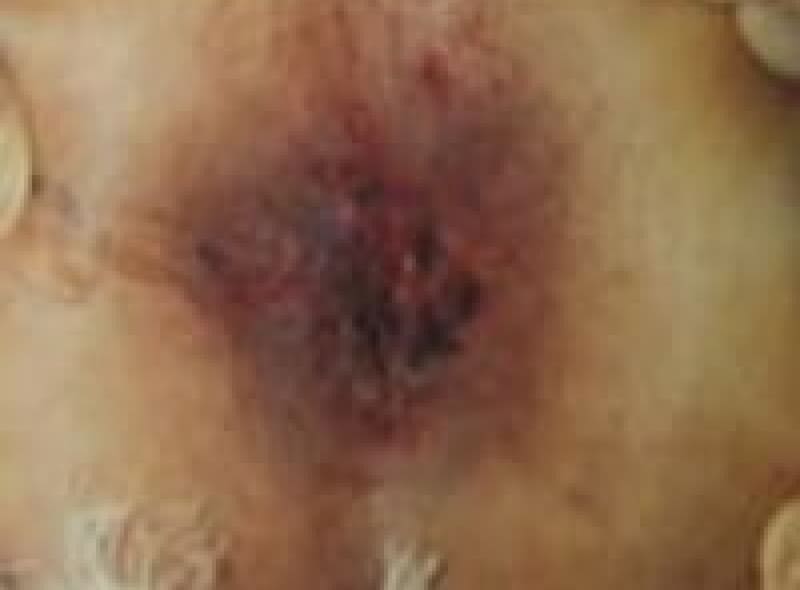
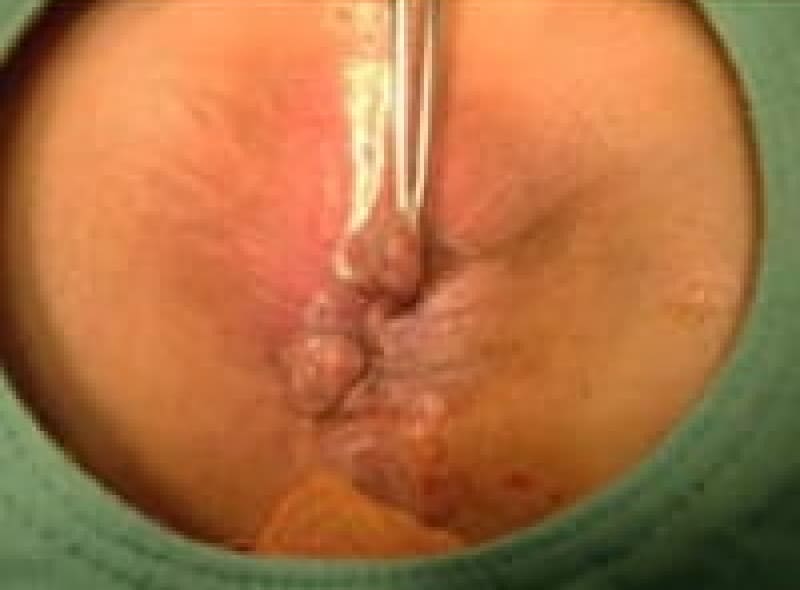
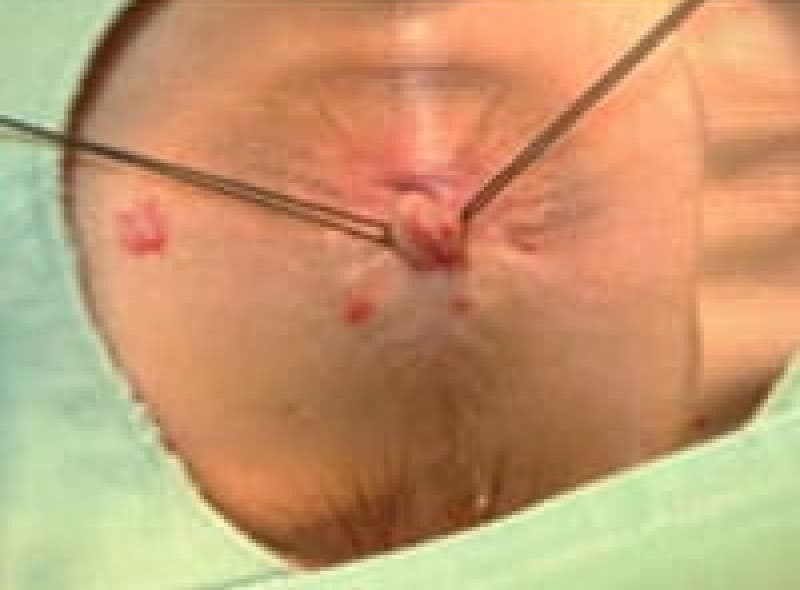
尖圭コンジローマ
一般にみられる肛門周囲の疣状病変です。
原因はヒト・パピローマウイルス(HPV)感染による性感染症(STD)のひとつです。
この患者様は、出血と痛みを伴う肛門部腫瘍の訴えで来院、こんなに大きくなるまで我慢していました。感染を特定することはなかなか難しいです。
難治性便秘
便秘症はまず大腸癌などの器質的疾患がないことを確認しなければなりません。 大腸の蠕動運動の低下による弛緩性便秘症とストレスなどで腸管の緊張によるけいれん性便秘症、また直腸に便が停滞し正常な排便反射が起きない直腸性便秘症があります。それぞれの原因に合った治療が必要です。
ちょっとコーヒーブレイク
便とは回盲弁以後の大腸内容物で大腸から漏出または肛門から排出されたものです。
便秘と便秘症の違いは・・
*便秘は便の通過障害という現象である。
*便秘症は病気で便秘により自覚的障害あるいは他覚的障害が認められるもの。
(増田芳夫先生の「排便障害について」から)
患者様へ
胃癌の手術も心臓の手術でも2週間で退院する時代ですが、
肛門の治療の特徴は、毎日バイ菌だらけの便を出しながら治していかなければならないことです。
出来るだけ短期間の治療で日常の生活をしながら治すようにさらに研鑚しております。
『痔』の診断がつけば焦る必要はありませんがこじれないうちに適切な治療をすべきです。
こじれない内に、進行しない内に早く受診して診察を受けてください。
痔の治療には排便習慣の改善が必要です。
最近、『肛門を清潔に!』と洗いすぎて痒みが出たり湿疹に成ったり悪循環を繰り返し悪化する患者様が増加しています。
まず確実な診断することが必要です。恥ずかしがらずに受診してください。